Copa menstrual: cuando la sostenibilidad también se mete en tu útero
Copa menstrual: cuando la sostenibilidad también se mete en tu útero
¿Sabías que usamos unas 11.000 compresas y tampones a lo largo de nuestra vida fértil?
Sí, la basura menstrual da para llenar una maleta de cabina cada año. Y no precisamente con souvenirs.
Por suerte, hay formas de hacer las cosas diferente. La copa menstrual no es nueva, pero está viviendo su era dorada. Más que una moda, es una decisión con impacto: menos residuos, menos gastos, más control sobre tu ciclo.
¿Te genera dudas? Bienvenida al club. Cambiar lo de toda la vida (por incómodo que sea) no es cosa de un solo clic. Por eso, esta guía no es solo para “convencerte”, sino para que entiendas cómo funciona, cómo se cuida y por qué podría ser lo que tu menstruación lleva tiempo pidiendo.
¿Lista para dejar de tirar y empezar a elegir? Vamos a eso.

Impacto ambiental y económico de la copa menstrual
Spoiler: tu ciclo no tiene por qué generar basura ni vaciar tu billetera.
En un mundo que pide a gritos más sostenibilidad (y menos envoltorios de un solo uso), mirar el impacto de lo que usamos cada mes ya no es activismo extremo: es lógica. Por eso, ponemos la lupa sobre la copa menstrual, analizando su efecto real sobre el medioambiente, tu bolsillo y tu cuerpo.
Análisis del ciclo de vida del producto
O lo que pasa cuando haces una inversión inteligente… y te dura una década.
La copa menstrual está hecha, en su mayoría, de silicona médica o látex: materiales duraderos, hipoalergénicos y con baja demanda de recursos. A diferencia de los productos desechables, que necesitan ser fabricados, transportados y tirados cada mes, una copa bien cuidada puede acompañarte durante hasta 10 años. No hay más misterio: lo reutilizable gana por goleada.
Comparación de costos a largo plazo
Tu menstruación puede salirte cara… o simplemente salirte bien.
Te lo ponemos fácil con números. Esto es lo que cuesta sangrar durante una década:
| Producto | Costo inicial | Costo total (10 años) |
|---|---|---|
| Copa menstrual | 20–30 € | 20–30 € |
| Tampones | 4 €/mes | ~480 € |
| Compresas | 5 €/mes | ~600 € |
Sí, esa diferencia de hasta 580 € podría ser un viaje, una bici nueva, o ese abrigo que "ibas a ver si bajaba en rebajas". Tú eliges.
Reducción de residuos menstruales
Tu flujo no debería generar más plástico que tu cocina.
Los datos son claros. Una sola mujer puede generar:
300 productos menstruales desechables al año
150 kg de residuos durante su vida fértil
1.500 toneladas de basura si lo multiplicamos por una ciudad mediana
Con una copa menstrual, esos números se desploman. Su impacto ambiental equivale al 0,4 % de los residuos que generarías usando toallas sanitarias. Y como bonus track, se gasta muchísima menos agua en su fabricación que en la producción constante de tampones y compresas. Tu útero y el planeta, en modo win-win.
Guía completa de uso y adaptación
No es magia. Es anatomía, práctica y un poco de paciencia.
Cambiar a la copa puede dar respeto, sí. Pero el proceso es más sencillo de lo que parece cuando tienes la info correcta. Te lo explicamos paso a paso.
Elección de la talla
Spoiler: no va de “mucho” o “poco flujo”, va de conocerte.
| Tu situación | Talla sugerida |
|---|---|
| Menor de 30 y sin partos | Talla S |
| Mayor de 30 o con parto vaginal | Talla L |
| Suelo pélvico fuerte / deportista | Considera S |
Técnicas de inserción y extracción
Cuerpo limpio, manos limpias, cero drama.
-
Lava bien tus manos
-
Dobla la copa (en C o en V)
-
Busca una posición cómoda (cuclillas, sentada, una pierna en la bañera…)
-
Inserta la copa en dirección al cóccix
-
Gira suavemente la base para verificar que se ha abierto y creado el sellado
Período de adaptación: todo empieza con un ciclo (o cuatro)
Lo normal: que no sea perfecto al principio. La adaptación suele tardar unos 3–4 ciclos, y eso está bien. Durante este tiempo, prueba con estos tips:
Practica antes de que empiece tu regla
Usa un protector por si acaso los primeros días
Si cuesta sacarla, respira y relaja el suelo pélvico
Comprueba el vacío tirando con suavidad del tallo
Importante: si al tirar del tallo sientes resistencia, está bien colocada. Si no, reajusta con calma. El cuerpo no es un reloj suizo: necesita que lo escuchen, no que lo apresuren.
Beneficios para la salud íntima
Más allá del reciclaje: tu microbiota también te lo agradece.
A diferencia de los tampones, que absorben (y con eso se llevan también tu humedad natural), la copa menstrual simplemente recoge. Resultado: tu flora vaginal se mantiene en su sitio, el pH no se altera, y la sensación de confort es mucho más constante.
Y si quieres que tu flora vaginal siga en modo zen incluso durante la regla, puedes reforzarla desde dentro.
Actifemme® Óptima, con su triple acción probiótica, ayuda a mantener el equilibrio de la microbiota vaginal y el pH fisiológico, reduciendo el riesgo de irritaciones o infecciones después del ciclo. Porque cuidar tu zona íntima también puede ser sostenible… y con evidencia científica.
Pero volviendo a la copa menstrual, su silicona médica es biocompatible: no deja residuos, no irrita, no reseca, y no genera microtraumas ni altera el equilibrio de bacterias buenas.
Compatibilidad con actividad física
Tu copa, tus reglas. También en la pista, en la esterilla o en el agua.
La experiencia lo confirma: la copa menstrual no solo aguanta el ritmo, lo acompaña. Con hasta 12 horas de protección continua, es una aliada confiable para cualquier tipo de ejercicio, desde los más suaves hasta los que te dejan sin aliento.
Perfecta para:
- Deportes acuáticos (natación, submarinismo, ducha de última hora)
- Actividades de alto impacto (running, crossfit, tenis, lo que sea)
- Ejercicios de suelo pélvico (hola yoga, hola pilates)
- Deportes de resistencia (y ciclos intensos)
El secreto está en el efecto vacío: una pequeña succión que mantiene la copa en su sitio, sin importar cuánto saltes, corras o te estires. Así, tu estilo de vida activo no se detiene por una fecha en el calendario.
Mantenimiento y cuidados específicos
Tu copa no es exigente, pero sí agradecida. Cuídala y te durará años.
Establecer una rutina de limpieza sencilla pero eficaz es clave para mantener la copa menstrual en óptimas condiciones. Aquí va una guía práctica, sin complicaciones ni mitos:
Limpieza diaria y esterilización
Durante el ciclo: limpieza básica con agua fría y jabón neutro
Entre usos: enjuague con solo agua fría
Final del ciclo: esterilización, hirviéndola entre 3 y 5 minutos
Tip Actifemme®: Usa siempre agua fría para la limpieza diaria. El agua caliente puede fijar manchas y olores en la silicona. No queremos eso.
Almacenamiento adecuado
Respira tranquila (tu copa también).
Guárdala en un espacio que permita ventilación. La bolsa de algodón que viene con la copa es ideal. Evita:
- Guardarla en cajas herméticas sin ventilación
- Dejarla en lugares húmedos (adiós al baño cerrado)
- Exponerla a la luz solar directa
- Usar contenedores de plástico para guardarla
- Guardarla “por si acaso” en cualquier cajón
¿Cuándo toca reemplazarla?
No es eterno, pero casi. Eso sí, hay señales que no se ignoran.
- Textura extraña (pegajosa, rugosa, demasiado blanda)
- Grietas, rasgaduras o bordes irregulares
- Manchas persistentes, aunque la laves como experta
- Olores que no desaparecen tras hervirla
- Decoloración extrema que ni la luz del día disimula
Alerta roja: Si se cae en el inodoro, fin del viaje. Por más que la hiervas, las bacterias que pueden quedar no se eliminan del todo. Cámbiala sin pensarlo.
Una copa menstrual no es solo un cambio de producto. Es un cambio de lógica
La copa menstrual no es una moda pasajera. Es una forma distinta de relacionarte con tu cuerpo. Una elección inteligente, sostenible y respetuosa, que te acompaña sin generar residuos ni incomodidades.
Con ella puedes ahorrar hasta 600 € en 10 años, reducir tu impacto ambiental y, sobre todo, olvidarte del “¿y si mancho?” mientras corres, bailas o simplemente existes.
Sí, al principio requiere un poco de adaptación —como todo lo bueno—. Pero cuando encuentras tu talla, aprendes la técnica y le coges el ritmo, llega lo mejor: libertad, confort y salud íntima que se notan a largo plazo.
Cada vez más mujeres hacen este cambio. No por tendencia, sino por sentido común. Porque cuidarnos también es una forma de cuidar el planeta que habitamos.
Sequedad vaginal: cuando tu zona íntima pide agua, ciencia... y algo de respeto
Sequedad vaginal: cuando tu zona íntima pide agua, ciencia... y algo de respeto
Entre el 40 % y el 60 % de las mujeres posmenopáusicas en España lo sienten. Escozor, tirantez, molestias al tener relaciones. La piel íntima levanta la mano, pero nadie parece mirar. Y no, no es solo “cuestión de edad”: también aparece en mujeres jóvenes, durante la lactancia, con anticonceptivos hormonales o en momentos de estrés en modo centrifugado.
Lo llaman sequedad vaginal. Nosotras preferimos decir: una señal fisiológica de que algo se ha desajustado. Y no, no se arregla con frases tipo “es normal”.
¿Por qué se seca lo que debería fluir?
El responsable tiene nombre de melodrama hormonal: el estrógeno. Este aliado discreto mantiene el tejido vaginal elástico, lubricado y feliz, estimulando la producción de glucógeno (el snack favorito de los lactobacilos, tus bacterias buenas).
Cuando los niveles de estrógeno bajan, cambia todo el ecosistema:
-
La mucosa se afina.
-
El pH sube (adiós acidez protectora, hola infecciones oportunistas).
-
Y lo que antes era suavidad ahora se siente como fricción sin aviso.
Tu zona íntima pierde lo que llamamos su “memoria de confort”. Y eso, se nota.
Fisiopatología de la sequedad vaginal
El papel de los estrógenos es crucial en la salud vaginal. Su deficiencia provoca una serie de cambios: el epitelio vaginal se adelgaza, el flujo sanguíneo se reduce, las secreciones naturales disminuyen, los pliegues internos pierden elasticidad y el pH se eleva. Este entorno favorece la irritación y la predisposición a infecciones. Además, la sequedad vaginal puede predisponer a la aparición de vaginitis, una condición caracterizada por inflamación, irritación y molestias en la zona vaginal.
Estos cambios fisiológicos explican por qué la sequedad vaginal es tan frecuente en mujeres posmenopáusicas, pero también pueden presentarse en etapas previas o en otras situaciones que alteran el equilibrio hormonal.
Principales causas de la sequedad vaginal
Entre las enfermedades que pueden ocasionar sequedad vaginal destacan el síndrome de Sjögren, que reduce las secreciones en todo el cuerpo, el liquen escleroso, que afecta el tejido vulvovaginal, y la diabetes, que puede alterar la respuesta nerviosa y secretora durante la excitación. Otra causa menos frecuente puede ser el uso prolongado de ciertos medicamentos inmunosupresores. Los síntomas de la sequedad vaginal pueden incluir irritación, ardor, molestias durante las relaciones sexuales y, muchas veces, picazón.
Síntomas y manifestaciones clínicas
Los síntomas más comunes son la sensación de falta de humedad, ardor, picor, irritación e incluso dolor durante las relaciones sexuales (dispareunia). Algunas mujeres describen ese dolor como punzante o cortante. También pueden aparecer molestias al orinar, aumento de la frecuencia miccional, urgencia o infecciones urinarias recurrentes. En determinados casos, la fragilidad de los tejidos causa un leve sangrado tras las relaciones sexuales.
La alteración del pH vaginal puede favorecer la aparición repetida de infecciones por hongos o bacterias. Además, el impacto emocional no debe subestimarse: muchas mujeres experimentan una disminución del deseo sexual, evitan las relaciones por miedo al dolor, se sienten inseguras con su cuerpo o incluso se aíslan por vergüenza, afectando su bienestar psicológico y de pareja.
Efectos de la sequedad vaginal en las relaciones sexuales
La sequedad vaginal puede transformar profundamente la experiencia de las relaciones sexuales, convirtiendo lo que debería ser un momento de placer en una fuente de malestar y preocupación. La falta de lubricación natural durante el coito puede provocar dolor, escozor e incluso pequeñas lesiones, lo que a menudo lleva a una disminución de la frecuencia de las relaciones sexuales. Este problema no solo afecta la calidad de vida de la mujer, sino que también puede generar tensiones en la relación de pareja, ya que el miedo al dolor o la incomodidad puede hacer que se evite la intimidad.
La menopausia es una de las causas más frecuentes de sequedad vaginal, pero también pueden influir otros factores como el uso de anticonceptivos, ciertos medicamentos o tratamientos para el cáncer de mama. La disminución de los niveles de estrógenos afecta directamente la lubricación y la elasticidad de la vagina, haciendo que las relaciones sexuales sean menos placenteras y, en ocasiones, dolorosas. Esta situación puede impactar negativamente en la autoestima y la confianza de la mujer, generando un círculo vicioso de evitación y frustración.
Afortunadamente, existen soluciones eficaces. El uso de productos como cremas hidratantes y lubricantes específicos puede aliviar los síntomas y mejorar la experiencia sexual. Abordar la sequedad vaginal de manera abierta y buscar tratamientos adecuados es fundamental para recuperar el bienestar, la calidad de vida y la satisfacción en la relación de pareja.
Estrategias de diagnóstico
El diagnóstico se realiza a través de una historia clínica detallada y una exploración física cuidadosa. La médica o el médico preguntará por la edad, la etapa hormonal, los medicamentos que se usan, los síntomas específicos, así como el impacto en la vida sexual y emocional. Durante la exploración, se evalúan los cambios del tejido vulvovaginal, como palidez, adelgazamiento, pérdida de elasticidad y aumento del pH. Contar con información actualizada y confiable es significativo para un diagnóstico preciso, por lo que a menudo se consulta algún artículo científico o de revisión relevante para respaldar la evaluación clínica.
En algunos casos, se indican pruebas complementarias, como el índice de maduración vaginal (que analiza la proporción de distintos tipos de células para valorar la influencia de los estrógenos) o cultivos microbiológicos para descartar infecciones.
Opciones terapéuticas basadas en evidencia
Tratamientos no hormonales
Los hidratantes vaginales y lubricantes son la primera opción de tratamiento. Los productos con ácido hialurónico retienen el agua hasta por 72 horas, mejorando la hidratación. Aquellos que incorporan prebióticos ayudan a restablecer la flora vaginal y mantener un pH saludable. Los lubricantes, especialmente los híbridos de agua y silicona, ofrecen una lubricación prolongada y segura durante las relaciones sexuales, mientras que los productos sin glicerina son ideales para mujeres con tendencia a infecciones.
Terapia hormonal local
Los tratamientos con estrógenos locales son los más eficaces y pueden presentarse en crema, óvulos o anillos vaginales. Estos productos regeneran el epitelio, aumentan la elasticidad y mejoran el riego sanguíneo. La prasterona o DHEA vaginal combina efectos estrogénicos y androgénicos, siendo útil en mujeres que no pueden usar estrógenos. El ospemifeno, un medicamento oral, estimula los receptores estrogénicos sin afectar al endometrio y está indicado en mujeres que han superado un cáncer de mama.
Tecnologías regenerativas
El láser CO₂ fraccionado y la radiofrecuencia monopolar son técnicas innovadoras que estimulan la producción natural de colágeno y ácido hialurónico, favoreciendo la regeneración tisular. Suelen realizarse en pocas sesiones y ofrecen resultados prolongados, con mejoras visibles en la elasticidad y confort vaginal.
Abordajes naturales y complementarios
La fitoterapia ofrece alternativas seguras y con respaldo científico. Las isoflavonas de trébol rojo (40-80 mg diarios) actúan sobre los receptores estrogénicos, mientras que el aceite de espino amarillo mejora la hidratación en pocas semanas. El gel de aloe vera al 90 % demuestra eficacia similar a las cremas con estrógenos para aliviar ardor y picor.
Una alimentación rica en fitoestrógenos, ácidos grasos omega-3 y vitamina D contribuye a mantener la salud de las mucosas. Se recomienda el consumo de tofu, legumbres, lino, pescado azul y frutos secos. Los ejercicios de Kegel fortalecen el suelo pélvico y mejoran el flujo sanguíneo, mientras que el uso de dilatadores vaginales y una vida sexual activa ayudan a conservar la elasticidad y la función vaginal.
Medidas preventivas y modificaciones del estilo de vida
Mantener una buena higiene íntima es clave: se deben evitar las duchas vaginales, los jabones perfumados y la ropa ajustada. Es preferible usar ropa interior de algodón, mantener la zona seca y aplicar hidratantes desde la perimenopausia. Dejar de fumar mejora el flujo sanguíneo y la respuesta hormonal; el ejercicio moderado favorece la circulación pelviana y las prácticas de relajación o mindfulness ayudan a reducir el estrés, un factor que también afecta el equilibrio hormonal.

La elección del gel íntimo también influye en la hidratación y el confort. El gel Actifemme® Íntimo Fisiológico (pH 4,5) mantiene la acidez natural y la microbiota equilibrada en etapas como la perimenopausia o la menopausia, mientras que Actifemme® Íntimo Alcalino (pH 8) está diseñado para calmar irritaciones o candidiasis, cuando la piel necesita un respiro alcalino.
Consecuencias a largo plazo de la sequedad vaginal
Ignorar la sequedad vaginal puede tener repercusiones importantes a largo plazo. La disminución de los niveles de estrógenos, especialmente después de la menopausia, puede provocar atrofia vaginal, una afección en la que las paredes de la vagina se vuelven más delgadas, secas y menos elásticas. Esta atrofia no solo incrementa la sequedad y el malestar, sino que también eleva el riesgo de infecciones e inflamación en la zona vaginal, ya que la mucosa pierde su capacidad protectora.
La falta de lubricación persistente puede hacer que las relaciones sexuales sean cada vez más dolorosas, lo que afecta la calidad de vida y puede llevar a evitar la intimidad, deteriorando la relación de pareja. Además, la atrofia vaginal puede causar molestias urinarias, como ardor o infecciones recurrentes, complicando aún más el día a día de la mujer.
Por todo ello, es fundamental prestar atención a los síntomas de sequedad vaginal y buscar un tratamiento adecuado lo antes posible. Abordar este problema de manera temprana no solo mejora el confort y la salud sexual, sino que también previene complicaciones a largo plazo, ayudando a mantener una vida plena y satisfactoria en todas las etapas.
Perspectivas futuras y desarrollos emergentes
Las investigaciones futuras apuntan a terapias más avanzadas, como la bioingeniería tisular con células madre para regenerar tejidos, los inhibidores tópicos de PDE5 (como el sildenafilo en crema) que aumentan el flujo sanguíneo local, y las terapias génicas para estimular factores de crecimiento. La medicina personalizada será relevante, adaptando los tratamientos a cada mujer según su perfil genético, hormonal y estilo de vida.
Cuándo consultar con un especialista
Es importante acudir al especialista si la sequedad vaginal afecta la vida sexual o emocional, si hay sangrado anormal, síntomas urinarios persistentes o si los tratamientos sin receta no funcionan en dos o tres meses. Consultar a tiempo permite identificar la causa y elegir el tratamiento más adecuado para cada caso.
Recursos adicionales para la sequedad vaginal
Afortunadamente, existen numerosos recursos para ayudar a las mujeres a manejar la sequedad vaginal y mejorar su calidad de vida. Los productos como cremas hidratantes, lubricantes y tratamientos específicos están ampliamente disponibles en farmacias y tiendas en línea, facilitando el acceso a soluciones eficaces para aliviar los síntomas. Además, los medicamentos y terapias hormonales, bajo supervisión médica, pueden ser una opción para quienes necesitan un abordaje más profundo.
Es fundamental consultar con un médico para recibir un diagnóstico preciso y orientación sobre el tratamiento más adecuado en cada caso. La información y la educación son herramientas clave: existen artículos, guías y foros en línea donde las mujeres pueden compartir experiencias, resolver dudas y encontrar apoyo emocional.
No hay motivo para resignarse a vivir con este síntoma. Buscar ayuda profesional, informarse sobre los tratamientos disponibles y apoyarse en recursos confiables permite recuperar el bienestar, disfrutar de las relaciones sexuales y mejorar la calidad de vida. La sequedad vaginal es un problema común y tratable; el primer paso es hablarlo y buscar soluciones.
Recuperar el placer y el bienestar
La sequedad vaginal es frecuente, sí, pero completamente tratable. Gracias a los avances en terapias hormonales, tratamientos regenerativos y productos de nueva generación, volver a sentirte cómoda y disfrutar plenamente de tu sexualidad es posible.
El secreto está en actuar pronto: reconocer los síntomas, consultar con el especialista y adoptar un cuidado integral que incluya hidratación, hábitos saludables y bienestar emocional.
La edad no apaga el deseo; solo necesita un poco de ciencia para volver a brillar.
Ovarios poliquísticos: el poder está en saber qué te pasa (y por qué)
Ovarios poliquísticos: el poder está en saber qué te pasa (y por qué)
Los ovarios poliquísticos son una de esas condiciones más comunes de lo que parece —y aun así, siguen llenas de dudas. Se producen cuando en los ovarios aparecen múltiples quistes pequeños llenos de líquido que alteran su funcionamiento. No son peligrosos en sí mismos, pero sí pueden alterar el equilibrio hormonal y provocar síntomas difíciles de ignorar.
Por qué ocurre: cuando las hormonas pierden el compás
El origen está en un desequilibrio hormonal. Cuando el cuerpo produce más andrógenos (las llamadas “hormonas masculinas”), el ciclo menstrual y la ovulación se desajustan. Así aparecen los quistes.
Pero no todo es culpa de las hormonas: la genética y el entorno también tienen su parte en la historia.
Entender el porqué es el primer paso para encontrar una solución (y no solo apagar síntomas).
Síntomas: El cuerpo habla claro
Los ovarios poliquísticos no se presentan igual en todas las mujeres. A veces son muy evidentes, otras pasan casi desapercibidos.
Entre los signos más comunes están:
-
Reglas irregulares o ausentes
-
Dolor o presión pélvica
-
Aumento de peso sin explicación clara
-
Acné persistente
-
Vello facial o corporal más visible
-
Dificultad para quedarse embarazada
Si te reconoces en varios de ellos, lo mejor es dejar que el ginecólogo ponga orden en el diagnóstico. Cuanto antes se detecte, más fácil es equilibrarlo.
Fertilidad y ovarios poliquísticos: más difícil, no imposible

Esta condición puede afectar la fertilidad de una mujer y hacer que sea más difícil quedar embarazada. La falta de ovulación regular puede dificultar la concepción. Sin embargo, es importante tener en cuenta que muchas mujeres con ovarios poliquísticos pueden quedar embarazadas con el tratamiento adecuado. Si está tratando de quedarse embarazada y ha sido diagnosticada, es fundamental trabajar en estrecha colaboración con su médico para desarrollar un plan de tratamiento que le ayude a alcanzar su objetivo de tener un bebé.
Intervenir a tiempo: lo que cambia el panorama
Cuanto antes se actúe, mejor se controlan los síntomas y se evitan complicaciones a largo plazo.
El diagnóstico suele combinar historial médico, análisis hormonales y ecografía. Con eso, tu médico podrá diseñar un tratamiento a medida, adaptado a tus síntomas, estilo de vida y objetivos (fertilidad incluida).
Tratamiento: equilibrio antes que todo
No existe una única receta. El enfoque depende de tus necesidades, pero suele incluir:
-
Hábitos saludables: alimentación equilibrada, ejercicio y control del peso.
-
Tratamiento farmacológico: para regular hormonas y estimular la ovulación si es necesario.
-
Cirugía puntual: solo en casos donde los quistes necesiten intervención directa.
El objetivo no es “curar” los ovarios poliquísticos, sino mantener el equilibrio para que no definan tu rutina ni tu bienestar.
Cuando el dolor se instala
Muchas mujeres con ovarios poliquísticos experimentan dolor pélvico y malestar debido a los quistes en los ovarios. El manejo del dolor es una parte importante del tratamiento de los ovarios poliquísticos. Pueden recomendarse analgésicos de venta libre para aliviar el dolor. Además, técnicas de relajación, como la meditación y la respiración profunda, pueden ser útiles para reducir el malestar. Si el dolor es severo o persistente, es relevante hablar con su médico para obtener opciones de manejo del dolor más efectivas.
Vivir con ovarios poliquísticos: gestionar, no rendirse
Con esta condición se puede vivir —y bien—, siempre que sepas cómo gestionarla.
Moverte, comer de forma consciente, descansar lo suficiente y apoyarte en personas que te entiendan hace una gran diferencia. Identifica lo que te sienta bien (y lo que no) y ajústalo. La constancia, más que la perfección, es lo que equilibra.
Por qué no conviene ignorar los ovarios poliquísticos
Si los ovarios poliquísticos no se tratan adecuadamente, pueden provocar complicaciones a largo plazo. Las mujeres con ovarios poliquísticos tienen un mayor riesgo de desarrollar diabetes tipo 2, enfermedades cardíacas y ciertos tipos de cáncer. Además, la infertilidad y los problemas de embarazo también pueden ser consecuencias de los ovarios poliquísticos no tratados. Es importante buscar tratamiento temprano para minimizar estos riesgos y proteger su salud.
En resumen: tu cuerpo, tus reglas
Si notas señales, no esperes a que se ordenen solas. Consultar pronto no solo alivia los síntomas, también protege tu salud a largo plazo. Con el tratamiento y el acompañamiento adecuados, es perfectamente posible vivir en equilibrio con ovarios poliquísticos.
Bragas menstruales: la revolución que no deja huella (ni en ti, ni en el planeta)
Bragas menstruales: la revolución que no deja huella (ni en ti, ni en el planeta)
Cada mujer usa entre 11.000 y 15.000 productos menstruales desechables a lo largo de su vida fértil. Y cada compresa tradicional puede tardar hasta 300 años en desaparecer. No es solo una cifra: es la huella que deja un producto fabricado con un 90 % de plástico.
Por eso, cada vez más mujeres eligen una alternativa diferente: las bragas menstruales. Una opción práctica, cómoda y mucho más amable con el planeta. Están hechas con capas de algodón puro, sin químicos que alteren la piel, y pensadas para acompañarte entre 3 y 5 años.
Su precio ronda los 30 euros por prenda, pero la inversión se compensa sola: ahorras dinero, reduces residuos y cuidas tu bienestar íntimo.
¿Qué son las bragas menstruales?
A simple vista parecen unas braguitas normales. Pero su diseño guarda un secreto: un sistema absorbente que retiene el flujo menstrual sin necesidad de compresas, tampones o copas.
Una prenda que une tecnología, sostenibilidad y confort para vivir la regla con más libertad.
Tecnología y materiales
El secreto de estas bragas reside en su cuidadosa selección de materiales. Normalmente, la parte exterior combina poliamida (80 %) y elastano (20 %), mientras que el interior abraza la piel con algodón 100% puro. Algunas marcas añaden fibras de bambú, conocidas por sus cualidades antibacterianas naturales.
Capas de protección
El secreto de estas bragas reside en su sistema de capas, cada una con una función específica:
- La capa superior, hecha de suave algodón, cuida tu piel mientras dirige el flujo hacia abajo.
- Le sigue una capa superabsorbente que atrapa el líquido.
- Una tercera capa con poliuretano actúa como escudo contra las fugas.
- La capa exterior permite que tu piel respire mientras mantiene los olores a raya.
Niveles de absorción
Tu flujo es único, y estas bragas lo saben. Por eso ofrecen distintos niveles de protección:
- Para días normales: absorbidos tanto como tres tampones, perfectas para flujo ligero o medio
- Para días abundantes: capaces de retener hasta 30 mililitros
Estas bragas te pueden acompañar de 8 a 12 horas, adaptándose a tu flujo personal. A pesar de su poder absorbente, mantienen un perfil discreto de solo 2 milímetros, pasando desapercibidas bajo cualquier ropa.
La tecnología integrada combate olores y previene fugas, evitando el efecto abultado típico de las compresas. Su diseño inteligente garantiza un secado rápido, manteniendo una agradable sensación de frescura todo el día.

Beneficios para la salud íntima
Tu salud íntima merece especial cuidado durante los días de menstruación, especialmente cuando elegimos productos que estarán en contacto directo con nuestra piel más sensible.
Prevención de irritaciones
El algodón certificado que compone estas bragas menstruales cuida tu zona íntima de forma natural. Tu piel agradecerá la ausencia de químicos agresivos, reduciendo notablemente el riesgo de irritaciones y alergias en la zona genital. Los ginecólogos respaldan cada vez más su uso, pues ocasionan menos molestias durante el uso prolongado.
Las mujeres jóvenes que han sufrido infecciones frecuentes con productos tradicionales encuentran en estas bragas una solución gentil con su cuerpo. Su diseño ayuda a prevenir las molestas infecciones recurrentes.
Transpirabilidad y comodidad
Las capas especiales de estas bragas no solo te protegen, también dejan que tu piel respire naturalmente. Este diseño mantiene tu zona íntima fresca y seca, fundamental para conservar el equilibrio de tu microbiota genital.
Los tejidos especiales actúan como aliados de tu cuerpo: absorben cuando deben y repelen cuando necesitas mantenerte seca, permitiendo que el calor corporal evapore la humedad mientras te mantienes cómoda. Durante la noche, resultan especialmente acogedoras para quienes no se sienten a gusto con tampones o compresas convencionales.
Los expertos sugieren estos consejos para cuidar tu salud íntima:
- Cambia tu braga cada cuatro a seis horas
- Escoge ropa que no apriete demasiado.
- Limpia diariamente con jabón suave y neutro. (Puedes consultar también nuestro artículo sobre la importancia de elegir un buen gel íntimo)
- Evita perfumes o lociones que alteren tu equilibrio natural.
La suavidad de sus materiales transpirables, junto a su forma anatómica, permite que estas bragas se amolden a ti naturalmente, ofreciéndote comodidad y protección durante todo el día.
Impacto ambiental positivo
Los números son abrumadores: más de 45 mil millones de compresas sanitarias acaban en la basura cada año, dejando una huella imborrable en nuestro planeta. Estos productos necesitan entre 500 y 800 años para desaparecer de la naturaleza.
Reducción de residuos plásticos
Las compresas y tampones tradicionales esconden un secreto preocupante: hasta un 90 % de su composición es plástico. Cada mujer utiliza aproximadamente 7.200 productos desechables durante sus años fértiles. Las bragas menstruales, al igual que la copa menstrual, rompen este ciclo dañino, apostando por materiales 100 % ecológicos y seguros para tu cuerpo.
Ciclo de vida del producto
Con los cuidados adecuados, estas bragas te acompañan entre tres y cinco años. Sus materiales, desde el algodón orgánico hasta la fibra de bambú, respetan el medioambiente y son biodegradables. Al final de su vida útil, puedes darles una segunda oportunidad a través del reciclaje textil.
Ahorro económico a largo plazo
El coste de los productos desechables suma hasta 18.000 € durante los años fértiles. Las bragas menstruales proponen una alternativa más inteligente: una inversión inicial de 30€ por unidad que se traduce en ahorro real.
Estas cifras hablan por sí solas:
- Tu cuerpo vive aproximadamente 480 ciclos menstruales
- Tus gastos pueden reducirse hasta un 70 %
- Cuatro bragas cada cinco años pueden ahorrarte 7.300 € frente a productos tradicionales
Tu decisión de usar bragas menstruales cuida tanto tu economía como nuestro planeta. Durante los aproximadamente 450 ciclos de tu vida fértil, estas prendas reutilizables marcan una diferencia real en la reducción de residuos plásticos y la protección de nuestro entorno.
Guía de uso y cuidados
Cuidar bien tus bragas menstruales te asegura su mejor rendimiento y una larga vida útil. Conocer los detalles de su mantenimiento te ayudará a aprovechar al máximo esta opción sostenible.
Lavado correcto de las bragas menstruales
El primer paso es simple: enjuaga con agua fría justo después de usarlas para eliminar el flujo. Después, puedes lavarlas en la lavadora a 30-40 grados. Cosas que deberías evitar:
- Suavizantes y blanqueadores que dañan su capacidad de absorción.
- Detergentes fuertes o perfumados que podrían irritar tu piel.
- Jabones grasos tipo Marsella que afectan su funcionamiento
Tu mejor aliado será un detergente suave para prendas delicadas. Una bolsita de lavandería protegerá el tejido y mantendrá intactas sus propiedades especiales.
Secado y almacenamiento
El secado merece tu atención especial. Deja que tus bragas se sequen al aire libre; nunca uses secadora ni las expongas directamente al calor. El exceso de temperatura puede dañar su capa protectora y reducir su eficacia.
Antes de guardarlas, asegúrate de que estén completamente secas. Encuentra un rincón fresco y seco para ellas, preferiblemente en un neceser o bolsa que permita que el aire circule.
¿Cuándo debemos reemplazarlas?
Tus bragas menstruales pueden acompañarte entre 3 y 5 años, según el uso y cuidado que les des. Sabrás que necesitarás renovación cuando:
- Ya no absorben bien y notes pequeñas fugas
- El tejido se sienta rígido o acartonado.
- Persistan olores después del lavado
Con los cuidados adecuados, algunas marcas te garantizan hasta 50 lavados manteniendo todas sus cualidades. Para conseguir la máxima duración, sigue siempre las indicaciones específicas de cada fabricante.
Perimenopausia: el manual de supervivencia que mi ginecóloga guardaba bajo llave
Perimenopausia: el manual de supervivencia que la ginecóloga guardaba bajo llave
El cuerpo de una mujer puede comenzar a cambiar de formas inesperadas. Los síntomas se presentan de manera gradual, creando una confusión que muchas conocen, pero pocas comentan abiertamente. La Organización Mundial de la Salud define este período como la fase de transición natural que precede al cese definitivo del período menstrual.
La perimenopausia, puede empezar entre los 40 y 50 años, mucho más temprano de lo que muchas anticipan. La información más reveladora de este proceso: mientras algunas mujeres la experimentan por unos pocos meses, otras pueden vivirla hasta por 11 años, siendo el promedio de 4 a 5 años. Cada mujer experimenta los síntomas de manera única, con variaciones en intensidad y frecuencia. Los cambios menstruales suelen ser los primeros indicadores: alteraciones en la frecuencia, duración y cantidad del sangrado.
Los números también son reveladores: en España hay actualmente más de 13.406.564 mujeres entre los 40 y 84 años que pueden encontrarse en alguna etapa de la transición menopáusica. Además, aproximadamente 4 de cada 10 mujeres alcanzan la menopausia a los 50 años, mientras que 9 de cada 10 lo hacen antes de los 55.
La primera lección que lo cambia todo: descifrando el misterio perimenopáusico
Perimenopausia y menopausia son momentos distintos. La primera describe el tiempo de transición hacia la menopausia, abarcando años de cambios graduales. La menopausia, en cambio, marca el punto exacto en que han transcurrido 12 meses consecutivos sin menstruación.
El duelo de definiciones que termina en claridad
Perimenopausia
- El término significa literalmente "alrededor de la menopausia".
- Describe el tiempo durante el cual el cuerpo realiza la transición natural hacia la menopausia.
- Abarca años de cambios graduales.
Menopausia
- Marca un momento específico: cuando han transcurrido exactamente 12 meses consecutivos sin un período menstrual.
- Técnicamente, es un día específico (aunque comúnmente nos referimos a toda la etapa posterior como "estar en la menopausia").
Los cambios hormonales que caracterizan esta transición involucran fluctuaciones irregulares de estrógeno y progesterona. Durante la perimenopausia, uno de los primeros cambios es la disminución de la inhibina B, que conduce a la elevación de los niveles de FSH. Estos cambios hormonales explican directamente los diversos síntomas que podemos experimentar.
¿Por qué es la gran incomprendida del mundo femenino?
Solo el 28% de las mujeres sabe qué esperar durante la perimenopausia. El desconocimiento se debe en gran parte a que la conversación pública se centra en la menopausia, ignorando que los síntomas empiezan antes, durante la fase de transición. Esta falta de información precisa puede llevar a malinterpretar los síntomas como problemas personales o crisis emocionales. La variabilidad individual hace aún más difícil reconocer el proceso, ya que la experiencia menstrual previa no predice cómo se vivirá esta etapa.
Cuándo empieza el espectáculo hormonal
Aunque estadísticamente la mujer promedio inicia esta transición cerca de los 47 años y alcanza la menopausia a los 51 años en España, cada cuerpo sigue su propio ritmo. La edad media de la menopausia se sitúa en torno a los 51,4 años, aunque se considera normal cuando ocurre entre los 45 y 55 años.
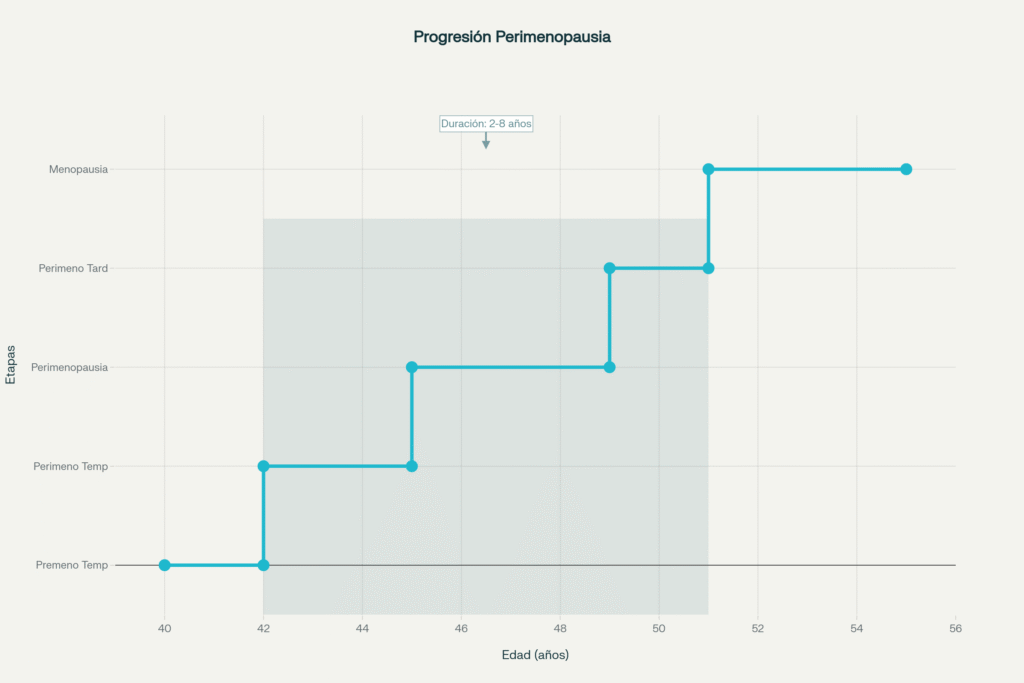
Duración del "concierto hormonal":
- 2-8 años (duración típica).
- Ocasionalmente, puede extenderse hasta 14 años.
Esta amplia variación temporal explica por qué tantas mujeres viven síntomas prolongados sin comprender completamente su origen.
La galería de síntomas que no puedes ignorar
Estar atenta a las señales de tu cuerpo y conectarlas con los cambios hormonales te permite tomar medidas proactivas para cuidar tu salud física y emocional durante esta etapa natural de la vida. Si experimentas varios de estos síntomas, considera hablar con tu ginecóloga. Cuanto antes identifiques que estás en perimenopausia, más opciones tendrás para manejar los síntomas y mantener tu calidad de vida.
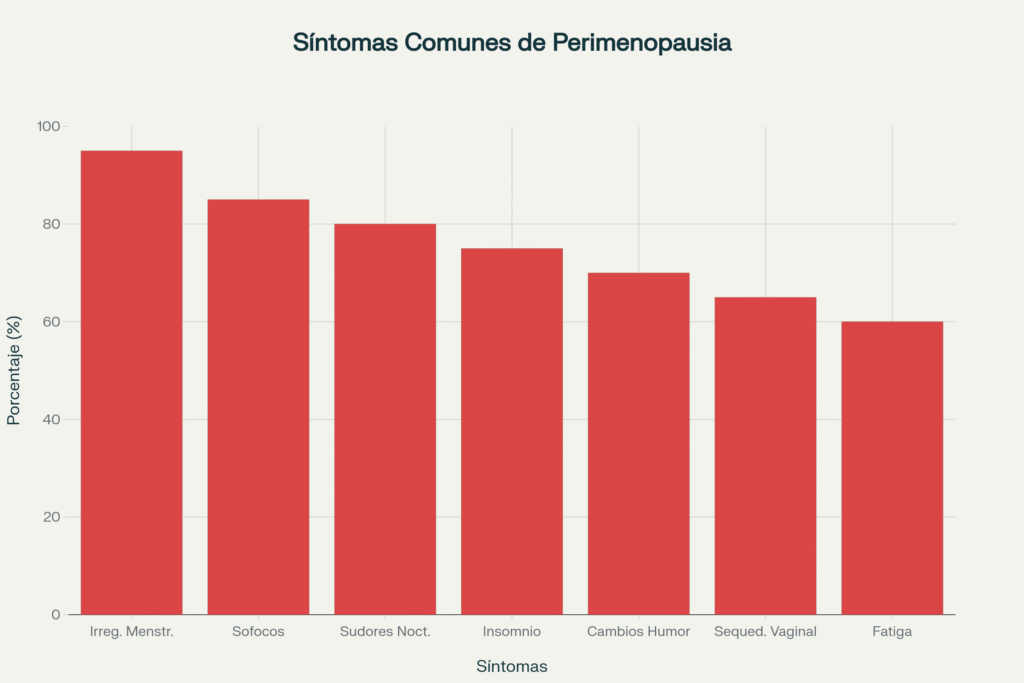
Los sofocos:El síntoma más Icónico
Los sofocos aparecen como oleadas súbitas de calor que usualmente empiezan en el pecho y se extienden hacia el cuello y la cabeza. Cerca del 75 % de las mujeres los viven durante la perimenopausia. Los estudios muestran que los sofocos constituyen el síntoma predominante en el 80,34 % de las mujeres que experimentan síntomas de menopausia.
Los sudores nocturnos: el insomnio húmedo
Resultan especialmente perturbadores: despertar con la ropa y las sábanas empapadas interrumpe el descanso nocturno que tan necesario es. Mi doctora me explicó que estos episodios surgen cuando la disminución de estrógenos desregula el centro de control de temperatura.
Datos que impactan:
- Más del 80% de mujeres con sofocos los mantienen durante más de un año.
- Sin tratamiento, suelen remitir espontáneamente tras varios años.
- Algunas mujeres pueden padecerlos durante 15 o incluso 25 años.
La montaña rusa emocional: cuando las hormonas secuestran tu estado de ánimo
Cuatro de cada diez mujeres notan fluctuaciones emocionales durante esta etapa. La irritabilidad puede aparecer sin motivo aparente, junto con episodios de tristeza, ansiedad o sensaciones de vacío emocional.
Traducción a la vida real:
- Lloras viendo anuncios de comida para mascotas.
- Te irritas porque el café está "demasiado caliente" o "demasiado frío".
- Sientes que tu equilibrio emocional está en pausa técnica permanente.
Según estudios recientes, las mujeres en perimenopausia experimentan un promedio de 8,9 síntomas diferentes, siendo los cambios de ánimo, la tristeza y el cansancio los más comunes en las primeras etapas.
El sueño esquivo: cuando dormir se convierte en misión imposible
El sueño se vuelve esquivo durante la perimenopausia. Algunas mujeres luchan para conciliar el sueño, otras despiertan repetidamente durante la noche, y muchas experimentan despertares muy tempranos.
Las cifras del cansancio:
- Casi 3 de cada 4 mujeres posmenopáusicas sufren fatiga.
- 2 de cada 3 tienen dificultades para dormir.
Esta interrupción constante del descanso, combinada con los desequilibrios hormonales y los sudores nocturnos, genera fatiga persistente durante el día y dificultades para mantener la concentración.
Sangrado rebelde: el caos menstrual en primera persona
Los ciclos menstruales se transforman durante esta fase. Pueden acortarse o alargarse, volverse más abundantes o reducirse considerablemente.
Señales de alerta roja (literalmente):
- Sangrado entre períodos.
- Sangrado después de relaciones íntimas.
- Sangrado excesivamente abundante.
- Sangrado que se prolonga más allá de lo habitual.
Estos tipos de sangrado requieren evaluación médica inmediata.
La transformación física: cuando el espejo refleja cambios inesperados
El descenso en los niveles de estrógeno afecta visiblemente la apariencia. Durante los primeros cinco años de transición, se puede perder hasta un 30% del colágeno, resultando en piel más delgada, reseca y propensa a formar arrugas.
El cabello también sufre:
- Se debilita.
- Pierde volumen.
- Puede comenzar a caerse más de lo normal.
La intimidad también cambia:
Paralelamente, muchas experimentan una disminución notable en el deseo sexual, frecuentemente acompañada de sequedad vaginal que puede hacer incómodas las relaciones íntimas. La sequedad vaginal es la queja más frecuente en diversos estudios.
El arsenal de estrategias que transformó mi experiencia
Aparte de la necesidad de combatir los síntomas, hay algunas recomendaciones específicas que pueden mejorar la experiencia durante esta etapa.
La revolución nutricional: cuando la comida se convierte en medicina
Las semillas molidas o hidratadas como lino y chía pueden ser un aliado. Estas semillas contienen ácidos grasos omega 3 que ayudan a reducir la inflamación abdominal.
El trío probiótico:
- Yogur → equilibrio intestinal.
- Kéfir → microbiota saludable.
- Alimentos fermentados → digestión optimizada.
Fundamentales para mantener la microbiota intestinal saludable durante estos cambios hormonales.
La proteína como protagonista:
La proteína en esta etapa tiene un papel muy importante, especialmente para contrarrestar la pérdida muscular que ocurre de manera natural. Los fitoestrógenos de la soja pueden ofrecer un apoyo adicional para equilibrar las hormonas fluctuantes.
La triada de suplementos estrella:
- Vitamina D3 → sistema inmune fortalecido.
- Magnesio → equilibrio muscular y nervioso.
- Omega 3 → control de la inflamación.

El ejercicio como medicina: la receta de cuatro ingredientes
Se necesitan combinar cuatro tipos de ejercicio.
La fórmula perfecta:
- Ejercicio aeróbico → mínimo 30 minutos, cinco días por semana.
- Ejercicio de fuerza → dos días no consecutivos.
- Trabajo de flexibilidad → mantener la movilidad articular.
- Ejercicio de equilibrio → prevenir caídas.
Los entrenamientos HIIT resultan especialmente beneficiosos para:
- ↑ masa muscular.
- ↑ fuerza.
- ↓ perímetro de cintura.
La higiene del sueño: recuperando el derecho al descanso
Establecer horarios consistentes para dormir marca una diferencia notable en la calidad del descanso.
La regla de oro del sueño:
- Despertarse a la misma hora todos los días (incluso los fines de semana).
- Ayuda a regular los ritmos circadianos.
- Para quienes experimentan insomnio después de los 50, la melatonina en dosis bajas de 0,3-0,5 mg puede ser efectiva.
Gestión del estrés: domesticando la ansiedad perimenopáusica
La terapia cognitivo-conductual puede convertirse en una herramienta valiosa para gestionar niveles de ansiedad.
Kit de herramientas anti-estrés:
- Técnicas de relajación.
- Respiración profunda.
- Mindfulness.
Todas ayudan a reducir la tensión emocional y mejorar el sueño.
Cuidados íntimos: rescatando la comodidad y el placer
Para la sequedad vaginal, puedes utilizar hidratantes vaginales aplicados por las noches en días alternos.
Durante las relaciones íntimas:
- Lubricantes a base de agua con ácido hialurónico pueden prevenir molestias.
- Productos de higiene íntima con ácido láctico ayudan a mantener el pH vaginal ácido necesario para prevenir infecciones.
La guía médica: tu GPS durante la transición hormonal
El acompañamiento médico durante la perimenopausia no es opcional, es necesario. Sus palabras me ayudaron a entender que esta etapa requiere atención especializada para cuidar la salud de manera integral.
Los controles ginecológicos: tu seguro de vida hormonal
Las consultas anuales con el ginecólogo se vuelven aún más valiosas durante esta transición. Estos encuentros permiten:
- Detectar cambios importantes de manera temprana.
- Monitorear cómo responde el cuerpo a las fluctuaciones hormonales.
El truco que cambió mi seguimiento:
Mantén un diario menstrual donde anotes:
- El primer y último día de cada período.
- La intensidad del flujo.
- Síntomas asociados.
Las pruebas hormonales: descifrando el código de tu cuerpo
Los cambios hormonales más significativos durante la perimenopausia involucran el estrógeno y la FSH (hormona foliculoestimulante). Mientras el estrógeno disminuye gradualmente, la FSH aumenta como respuesta del cuerpo.
Los números que importan:
- Niveles de FSH por encima de 25 UI/L pueden indicar que nos acercamos a la menopausia.
- Los niveles disminuidos de inhibina y de estrógenos resultan en un aumento sustancial de los niveles de LH y FSH circulantes.
Terapia hormonal: ¿cuándo considerar el "as bajo la manga"?
La terapia hormonal puede convertirse en una aliada valiosa cuando los síntomas como sofocos, sudoración nocturna o sequedad vaginal afectan significativamente la calidad de vida.
La ventana de oportunidad:
- Debe iniciarse antes de que transcurran 10 años desde la última menstruación.
- Los beneficios superan los riesgos cuando el tratamiento comienza antes de los 60 años.
Dato alarmante sobre España:
Solo un porcentaje muy bajo de mujeres con síntomas menopáusicos, y aún menor de quienes están en perimenopausia, utiliza la terapia hormonal, cifras que resultan bajas en comparación con otros países.
Las señales de la recta final: detectando la proximidad de la menopausia
Aunque la menopausia se confirma oficialmente después de 12 meses completos sin menstruaciones, el cuerpo nos da señales de que nos acercamos a este momento.
Indicadores de la etapa final:
- Los ciclos se vuelven cada vez más impredecibles.
- Cuando la diferencia entre ciclos consecutivos es de 7 días o más de manera persistente.
- Puede indicar que estamos en la etapa final de la transición.
 Beneficios clínicamente demostrados de Actifemme® Menescor
Beneficios clínicamente demostrados de Actifemme® Menescor
Entre las opciones con respaldo científico para acompañar esta etapa, Actifemme® Menescor representa un avance en el abordaje integral de los síntomas de la perimenopausia, la menopausia y la posmenopausia.
Actifemme® Menescor es tu aliado para las diferentes dimensiones y fases de la menopausia
Su eficacia se apoya en el estudio clínico RESHAW, de 24 meses de duración y metodología doble ciego controlada con placebo, realizado con 125 mujeres posmenopáusicas entre 45 y 85 años. Los resultados demostraron una reducción de los sofocos, una disminución del dolor articular y muscular y una mejora de la función cognitiva. Además, se observaron mejoras significativas en la densidad mineral ósea en la columna lumbar, cuello femoral y cadera.
La fórmula combina Resveratrol Veri-té® (98 % de pureza y alta biodisponibilidad) con vitamina D₃, actuando de forma sinérgica en distintas dimensiones de la salud femenina. Su formulación aborda tanto los síntomas visibles —como sofocos, sudoraciones nocturnas o niebla mental— como aspectos preventivos relacionados con la salud ósea y cardiovascular.
Fácil de integrar en el día a día
Además, Actifemme® Menescor se presenta en formato bucodispersable con sabor a limón, apto para mujeres con diabetes, celiaquía o intolerancia a la lactosa, facilitando su integración en la rutina diaria.
Pensado para acompañar la perimenopausia y la posmenopausia, su propósito es contribuir al bienestar integral de la mujer, desde el alivio de los síntomas hasta la prevención de complicaciones a largo plazo, como la osteoporosis, el deterioro cognitivo o los problemas cardiovasculares.
El nuevo capítulo: abrazando la sabiduría de la transición
Entender bien estas fases te hará cambiar tu perspectiva sobre una etapa que todas enfrentaremos. La perimenopausia dejará de ser un misterio desconcertante para convertirse en un proceso natural que podrás entender y manejar con sabiduría práctica.
De síntomas a soluciones: el poder del conocimiento aplicado
Cada síntoma que antes podría ser motivo de preocupación tiene una explicación clara. Más importante aún, cada molestia cuenta con estrategias específicas para aliviarla. El conocimiento se traduce directamente en bienestar cuando sabemos cómo aplicarlo.
Las herramientas están a tu alcance:
- Ajustes nutricionales que nutren tu cuerpo durante la transición.
- Ejercicios que fortalecen la salud física y emocional.
- Técnicas de descanso que restauran la energía.
- Acompañamiento médico regular que brinda orientación personalizada.
Tu experiencia única: el mapa personal de la perimenopausia
Tu experiencia será única. Algunas estrategias funcionarán mejor para ti que otras. Lo valioso es contar con opciones respaldadas por años de experiencia clínica. Escuchar a tu cuerpo te ayudará a identificar qué camino seguir.
¿Sabías que…?
Esta etapa no es el final de nada, sino el comienzo de una nueva comprensión de ti misma. Las mujeres informadas viven esta transición con mayor tranquilidad y confianza.
Desata tu vitalidad con conocimiento, no con suposiciones.
Bien informada, puedes transformar la incertidumbre en conocimiento y el miedo en preparación cuidadosa para los años que vienen.
Y si alguna vez sientes que estás sola en este proceso, recuerda: más de 13 millones de mujeres en España están navegando o han navegado estas mismas aguas. Tu experiencia es válida, tu bienestar es prioritario, y tu futuro puede ser tan vibrante como tú decidas que sea.





