Vaginosis bacteriana: el descontrol que empieza en silencio (y no, no es un drama)
Vaginosis bacteriana: el descontrol que empieza en silencio (y no, no es un drama)
Hay cosas que se notan… aunque no griten. Como una incomodidad nueva, un olor raro o un flujo que no te suena familiar. La vaginosis bacteriana no viene con fiebre ni alarma, pero sí con señales que tu cuerpo lanza con sutileza en tu flora vaginal. ¿Sabes leerlas?
El equilibrio íntimo no se rompe de golpe
Tu vagina no es un territorio sin ley. Es más bien una comunidad organizada, una especie de pueblo pequeño donde cada bacteria tiene su función y su lugar. En este microcosmos, los lactobacilos son los alcaldes honorarios: bacterias buenas que mantienen el orden, producen ácido láctico y crean un ambiente con pH ácido (entre 3.8 y 4.5) donde las bacterias problemáticas no pueden prosperar. Piensa en ellos como los porteros de un club exclusivo: solo dejan entrar a quienes no generan problemas.
La vaginosis ocurre cuando esta comunidad organizada sufre una revolución silenciosa. No es una invasión externa violenta, sino un desplazamiento interno: los lactobacilos pierden poder, y otras bacterias —como Gardnerella vaginalis, Prevotella, Mobiluncus y otras anaerobias— comienzan a multiplicarse sin control. Es como si en ese pueblo ordenado, de repente, llegaran vecinos que nadie invitó y se instalaran en el sofá, poniendo la música alta y dejando los platos sin fregar.
Este desequilibrio no sucede de la noche a la mañana. Es un proceso gradual, casi imperceptible al principio. La microbiota vaginal puede alterarse por múltiples factores: cambios hormonales, estrés, antibióticos, relaciones sexuales sin protección, o incluso por usar jabones agresivos que prometen "limpieza profunda" pero lo único que hacen es desmantelar la policía bacteriana que mantenía el orden. La vagina, contrario a lo que las campañas publicitarias quieren hacernos creer, no necesita ser esterilizada. Es un ecosistema, no un quirófano.
Cuando los lactobacilos disminuyen, el pH vaginal se vuelve más alcalino (superior a 4.5), y eso es como abrir las puertas de la ciudad a cualquiera. Las bacterias anaerobias, que antes vivían en pequeñas cantidades sin causar problemas, ven su oportunidad y se reproducen descontroladamente. El resultado no es una infección en el sentido clásico —no se trata de un patógeno externo que invade— sino una disbacteriosis, un descontrol interno del que tu cuerpo te avisa con señales que, si aprendes a escuchar, resultan bastante claras.
Síntomas de la vaginosis bacteriana que no hacen escándalo, pero sí ruido
La vaginosis no es de esas condiciones que te ponen en cama con fiebre y dolor. Es más sutil, casi tímida en su manifestación. No grita, pero murmura. Y ese murmullo, si lo escuchas a tiempo, te puede ahorrar muchas complicaciones.
El síntoma más característico es un flujo vaginal diferente al habitual. No es el flujo blanco y espeso que puedes reconocer fácilmente. El flujo puede ser más bien acuoso, líquido, de color grisáceo o blanquecino, a veces con un tono verdoso sutil. Es el tipo de flujo que te hace pensar: "esto no es normal, pero tampoco parece grave". Y tienes razón en ambas cosas: no es tu flujo habitual, pero tampoco es un drama… todavía.
Luego está el olor. Sí, vamos a hablar de él sin tapujos porque es el síntoma más específico. Se describe como olor a pescado u olor como metálico, y suele intensificarse después de las relaciones sexuales o durante la menstruación. No es la comparación más glamurosa, lo sabemos, pero es precisa. Y no, no significa que haya algo podrido ni que seas "sucia". Es simplemente la señal química de que las bacterias anaerobias están produciendo aminas volátiles que huelen así. El olor es tan característico que los ginecólogos lo reconocen al instante, y es el principal indicio para sospechar VB antes de hacer cualquier prueba.
Además del flujo y el olor, algunas mujeres experimentan malestar leve, una sensación de "algo está fuera de lugar". Puede ser una ligera irritación, picazón ocasional o ardor al orinar, aunque estos síntomas son menos frecuentes y más propios de otras condiciones. Las mujeres con vaginosis bacteriana no suelen tener dolor intenso ni picazón insoportable; si eso es lo que sientes, probablemente estés frente a otra cosa.
Lo curioso es que más del 50% de las mujeres con VB no tienen síntomas aparentes. La infección pasa desapercibida, silente, como un huésped incómodo que no quiere llamar la atención. Por eso es crucial estar atenta a los cambios, por mínimos que parezcan. Tu cuerpo habla; no siempre lo hace con megáfono, a veces usa susurros.
¿Por qué ocurre o cuáles son las causas de la vaginosis bacteriana?
Si la vaginosis fuera un crimen, no tendría un solo culpable. Es más bien un caso de negligencia colectiva donde varios factores contribuyen al desastre. No es una enfermedad de transmisión sexual propiamente dicha, aunque el sexo sí juega un papel importante en su desarrollo.
Uno de los principales desencadenantes es el sexo sin protección con una nueva pareja o múltiples parejas. La razón es química: el semen tiene un pH alcalino (entre 6.8 y 8.0), mientras que la vagina es ácida. Cuando el semen entra en contacto con el medio vaginal, eleva temporalmente el pH, creando una ventana de oportunidad para que las bacterias anaerobias proliferen. Es como si alguien abriera las puertas del club exclusivo y dejara entrar a todo el mundo sin control. Además, el roce mecánico del coito puede alterar ligeramente el equilibrio bacteriano, y el contacto con la microbiota del pene puede introducir nuevas bacterias al ecosistema.
Los lavados vaginales o duchas íntimas son otro gran enemigo del equilibrio. Aunque la publicidad las venda como sinónimo de "limpieza" y "frescura", la realidad es que son como un tsunami en tu microbiota: arrasan con todo, bueno y malo por igual. La vagina es un órgano autolimpiable; no necesita que le eches agua con vinagre, bicarbonato o productos "desodorizantes". Cada ducha vaginal altera el pH y elimina los lactobacilos protectores, dejando el terreno libre para las bacterias oportunistas.
Los cambios hormonales también tienen mucho que decir. Durante el embarazo, la menopausia, o incluso en diferentes fases del ciclo menstrual, las fluctuaciones hormonales pueden modificar la composición de la microbiota vaginal. El estrés, esa hormona silenciosa que lo corroe todo, también afecta el sistema inmunológico y puede predisponerte a desequilibrios.
El uso de antibióticos es un arma de doble filo. Mientras mata las bacterias que causan infecciones en otras partes del cuerpo, también diezma a los lactobacilos vaginales, esas bacterias buenas que mantienen el orden. Es como bombardear una ciudad para eliminar a unos pocos delincuentes: el daño colateral es enorme. Por eso, después de un tratamiento antibiótico, es común que aparezca vaginosis bacteriana como efecto secundario.
Otros factores de riesgo incluyen el uso de jabones perfumados, toallas sanitarias con aroma, ropa interior sintética que no transpira, y mantenerse en ropa mojada (trajes de baño, ropa de gimnasio) durante mucho tiempo. Todo lo que altere el pH, genere irritación o cree un ambiente húmedo y cálido favorece el crecimiento de las bacterias anaerobias.
Lo que NO es: candidiasis y vaginosis bacteriana no son lo mismo
La confusión es tan común que merece su propia sección. Durante años, cualquier secreción vaginal anormal era automáticamente diagnosticada como "candidiasis" o "infección por hongos". La vaginosis bacteriana, siendo la infección vaginal más frecuente, pasaba desapercibida bajo este diagnóstico erróneo. Pero son condiciones completamente diferentes, con causas, síntomas y tratamientos opuestos.
La candidiasis es una infección por hongos (Candida albicans principalmente), mientras que la vaginosis bacteriana es una disbacteriosis, un desequilibrio bacteriano. Esto no es un detalle menor: es como confundir una invasión de ratones con una fuga de agua. Ambas son problemas en tu casa, pero requieren soluciones distintas.
Los síntomas son el mejor distintivo:
| Característica | Vaginosis Bacteriana | Candidiasis |
| Flujo | Acuoso, líquido, grisáceo o blanquecino | Espeso, blanco, similar a requesón o grumos |
| Olor | Metálico, a pescado, fuerte | Leve olor a levadura o ácido |
| Picazón | Leve o ausente | Intensa, insoportable |
| Irritación | Leve | Marcada, vulva roja e inflamada |
| pH vaginal | Alcalino (>4.5) | Normal (ácido, 3.8-4.5) |
| Dolor al orinar | Ocasional | Frecuente, por irritación |
El pH vaginal es la clave diagnóstica: en vaginosis bacteriana se vuelve alcalino porque los lactobacilos ácidos desaparecen; en candidiasis, el pH se mantiene ácido porque los hongos no alteran la acidez del medio. Por eso, los test caseros de pH pueden darte una primera pista, aunque nunca sustituyen la visita al ginecólogo.
El tratamiento también es opuesto: la VB requiere antibióticos (metronidazol, clindamicina) o restauración de la flora; la candidiasis necesita antimicóticos (fluconazol, clotrimazol). Tratar una vaginosis bacteriana con antimicóticos es como intentar apagar un incendio con agua bendita: no solo no funciona, sino que puede empeorar el desequilibrio bacteriano.
¿Y ahora qué hago si tengo vaginosis bacteriana?
Primero, respira. La vaginosis bacteriana es una infección vaginal, de hecho la más común entre mujeres en edad reproductiva, con prevalencias que oscilan entre el 23% y el 36% en diferentes poblaciones. No eres la única, no es un drama, y tiene solución. Pero sí, requiere acción. ¿Cómo tratarla?
Lo más importante: busca atención médica. Visita al ginecólogo. No hay sustituto para un diagnóstico profesional. El médico realizará un examen físico, evaluará los síntomas y, lo más importante, tomará una muestra del flujo vaginal para analizarla. Los criterios de Amsel o el puntaje de Nugent son las herramientas estándar para confirmar el diagnóstico. No te automediques con antibióticos viejos que tengas por casa; cada caso es diferente y el tratamiento incorrecto puede empeorar el desequilibrio.
Una vez confirmado el diagnóstico, el tratamiento de primera línea son los antibióticos específicos. Sin embargo, estos antibióticos son efectivos, pero tienen un efecto secundario importante: también afectan a los lactobacilos beneficiosos. Es como usar herbicida en tu jardín: mata las malas hierbas, pero también daña las flores. Por eso, el tratamiento con antibióticos solo tiene altas tasas de recurrencia: hasta el 50% de las mujeres vuelven a tener síntomas en los 12 meses siguientes.
Aquí es donde entran los probióticos. No como sustituto del tratamiento antibiótico, sino como aliado en la recuperación. Las fórmulas probióticas con cepas específicas de Lactobacillus (como L. acidophilus, L. rhamnosus, L. reuteri) pueden ayudar a repoblar la microbiota vaginal después del tratamiento. La administración más efectiva es la vía oral, ya que las bacterias viajan desde el intestino hasta la vagina, colonizando el territorio perdido.
El tratamiento habitual es a base de probióticos 2-3 días después de comenzar el tratamiento antibiótico y continuar durante al menos 2-4 semanas. Las formulaciones específicas con cepas probadas como L. rhamnosus GR-1 y L. reuteri RC-14 han mostrado resultados prometedores en estudios clínicos, reduciendo las recurrencias hasta en un 40%.
Los probióticos no son magia, pero son una herramienta inteligente. No los tomes como si fueran caramelos: la calidad importa. Busca formulaciones con cepas específicas para salud vaginal, dosis adecuadas (generalmente más de 1 mil millones de UFC por cápsula) y evidencia científica detrás. Y recuerda: son aliados, no sustitutos del tratamiento médico.
El arte de mantener el equilibrio natural en tu zona íntima
Prevenir la vaginosis bacteriana no requiere convertirte en monja ni en maniática de la limpieza. De hecho, menos es más. El secreto está en respetar el ecosistema vaginal y no interferir con su sabiduría innata.
Ropa interior de algodón. Suena a consejo de abuela, pero la ciencia lo respalda. El algodón transpira, absorbe la humedad y permite que tu zona íntima respire. Las telas sintéticas (poliéster, nailon) crean un microclima húmedo y cálido, perfecto para que las bacterias anaerobias se sientan como en casa. Y, por favor, no te duermas con la ropa interior puesta a menos que sea estrictamente necesario.
Evita los jabones agresivos, productos perfumados y el uso de duchas vaginales. Tu vagina no necesita perfume, ni "frescura intensa", ni "limpieza profunda". Necesita ser dejada en paz. Usa agua tibia y, si acaso, un jabón neutro, sin perfume, solo en la zona externa (vulva). Nunca introduzcas jabón, espuma o soluciones dentro de la vagina. Es como echar lejía a un acuario: mata todo lo que hay dentro, incluido lo que te protege.
Cuidado con la ropa mojada. Salir de la piscina o del gimnasio y quedarte horas en el bikini o la ropa deportiva mojada: creas el ambiente perfecto para el descontrol bacteriano. Cámbiate rápido, sécate bien y deja que tu zona íntima respire.
Relaciones sexuales con protección. El condón no solo previene embarazos e ITS, también protege tu pH vaginal del impacto alcalino del semen. Si notas que siempre te viene vaginosis bacteriana después de relaciones sin protección con una nueva pareja, el condón puede ser tu mejor aliado. No es que tu pareja sea "sucia"; es que la química de vuestros cuerpos no está alineada.
Controla el estrés. El estrés crónico altera tu sistema inmunológico y puede predisponerte a desequilibrios. No es que te diga que medites dos horas al día (aunque no estaría mal), pero encontrar momentos de desconexión, hacer ejercicio, dormir bien y no llevarte el trabajo a la cama son formas de cuidar también tu salud íntima.
Actifemme® Óptima
Cuando hablamos de vaginosis bacteriana, solemos centrarnos en el tratamiento… pero ¿qué pasa después? ¿Y si no quieres repetir la historia cada dos por tres? Ahí es donde entra Actifemme® Óptima: no para sustituir el tratamiento médico, sino para acompañarlo, reforzarlo y ayudarte a prevenir futuras recaídas.
¿Qué es Actifemme® Óptima?
Actifemme® Óptima es un suplemento diseñado específicamente para apoyar el equilibrio de tu microbiota vaginal, especialmente en momentos de fragilidad como después de un tratamiento antibiótico, cambios hormonales o episodios repetidos de vaginosis bacteriana.
No es un reemplazo del tratamiento médico convencional indicado por tu ginecólogo. Es más bien un compañero inteligente: fortalece lo que tu cuerpo ya hace de forma natural, con ingredientes seleccionados para favorecer un entorno vaginal saludable.
¿Cómo actúa?
El objetivo de Actifemme® Óptima no es solo “llenar” de bacterias buenas tu cuerpo, sino reforzar tu propio ejército de lactobacilos para que mantenga el pH ácido donde debe estar y para que las bacterias oportunistas no vuelvan a tomar la iniciativa.
Esto se logra mediante:
- Cepas específicas de Lactobacillus, seleccionadas por su capacidad para colonizar y favorecer un pH vaginal adecuado.
- Prebióticos que alimentan a las bacterias buenas, para que no dependan solo de llegar allí, sino de quedarse y prosperar.
- Ingredientes que apoyan tu sistema inmune, porque una microbiota fuerte trabaja mano a mano con tus defensas naturales.
¿Por qué Actifemme® Óptima es diferente al resto de fórmulas? (gastroresistentes)
Actifemme® Óptima es un suplemento diseñado específicamente para apoyar el equilibrio de tu microbiota vaginal, especialmente en momentos de fragilidad como después de un tratamiento antibiótico, cambios hormonales o episodios repetidos de vaginosis bacteriana.
No es un reemplazo del tratamiento médico convencional indicado por tu ginecólogo. Es más bien un compañero inteligente: fortalece lo que tu cuerpo ya hace de forma natural, con ingredientes seleccionados para favorecer un entorno vaginal saludable.
¿Por qué podría ser útil después del tratamiento para combatir la vaginosis bacteriana?
Recuerda lo que pasa con los antibióticos: hacen su trabajo eliminando bacterias problemáticas, pero también pueden dañar a los lactobacilos que mantenían el equilibrio. Es como usar agua a presión para limpiar una mancha — funciona, pero arrastra todo a su paso.
Actifemme® Óptima viene justo después de ese momento.
Ayuda a:
- Recolonizar la microbiota vaginal con cepas que favorecen la salud íntima.
- Reducir las probabilidades de recaída, apoyando un ambiente ácido donde las anaerobias no prosperan.
- Favorecer una sensación de bienestar, dejando atrás la incertidumbre de “¿volverá otra vez?”.
¿Cómo y cuándo tomarlo?
Actifemme® Óptima se suele incorporar después de completar tu tratamiento antibiótico, siguiendo indicaciones de tu profesional de confianza. La recomendación general —siempre ajustada a tu caso individual— es iniciar los probióticos 2‑3 días después de comenzar el tratamiento y continuar durante varias semanas para maximizar la recolonización bacteriana.
Entonces, ¿qué aporta Actifemme® Óptima a tu rutina?
- No sustituye el diagnóstico ni el tratamiento médico.
- Sí refuerza un objetivo clave: recuperar y mantener un ecosistema vaginal equilibrado.
- Lo hace con ingredientes basados en evidencia, enfocándose en cepas y prebióticos con respaldo científico para salud íntima.
Actifemme® Óptima no promete soluciones rápidas ni resultados espectaculares de la noche a la mañana. Promete sentido común aplicado a tu microbiota: un enfoque inteligente, realista y con conocimiento científico, para que tu vaginosis bacteriana tenga menos chances de volver.
Entonces, hagamos recap
Tu zona íntima no tiene altavoz, pero sí lenguaje. Aprender a escucharlo es parte del autocuidado real. Y no, no necesitas ser experta en microbiología para entenderla. Solo una mujer atenta a sus propias señales.
La vaginosis bacteriana es un recordatorio de que tu cuerpo es un ecosistema, no una máquina. No requiere perfección, requiere equilibrio. No necesitas productos caros ni rituales complejos; necesitas respeto, atención y menos interferencias. La próxima vez que notes que algo "no suena" en tu zona íntima, no lo ignores. No es drama, es información. Y la información, cuando se escucha a tiempo, es poder.
Cuidar tu salud vaginal no es solo cuestión de higiene o estética. Es cuestión de reconocer que tu cuerpo habla un idioma que solo tú puedes aprender a interpretar. Y una vez que lo dominas, el descontrol que empieza en silencio también puede terminar en silencio, con una simple visita al médico, un tratamiento adecuado y un poco de paciencia con tu microbiota.
¿Sabías que…? (un poco de ciencia express)
¿Sabías que más del 80% de los casos de vaginosis bacteriana mejoran con tratamiento + restauración de microbiota vaginal? Los estudios muestran que combinar antibióticos con probióticos específicos no solo acelera la recuperación, sino que reduce las recurrencias significativamente. No es magia, es ecología aplicada.
¿Sabías que la vaginosis bacteriana es la infección vaginal más común, pero también la más subestimada? Afecta aproximadamente a 1 de cada 3 mujeres en edad reproductiva en algún momento de su vida, con prevalencias que varían entre el 23% y el 36% según la población. Sin embargo, más de la mitad de los casos son asintomáticos y pasan desapercibidos, lo que la convierte en una epidemia silenciosa.
¿Sabías que los probióticos pueden ayudar a prevenir recaídas si los tomas tras el tratamiento antibiótico? Las cepas específicas de Lactobacillus no solo repueblan la vagina, sino que producen bacteriocinas (sustancias antibacterianas naturales) que inhiben el crecimiento de Gardnerella vaginalis y otras bacterias problemáticas. Es como enviar refuerzos a tu ejército de defensa después de una batalla.
¿Sabías que el pH vaginal es más ácido que el café? Con un pH entre 3.8 y 4.5, la vagina es tan ácida como una taza de café negro o un vaso de vino tinto. Esa acidez no es un defecto, es una característica de seguridad. Cuando se vuelve alcalina, es como dejar la puerta de tu casa abierta con un cartel que dice "entrad todos".
¿Sabías que la vaginosis bacteriana puede afectar la fertilidad y el embarazo? Aunque no es una ITS, la vaginosis bacteriana no tratada se ha asociado con mayor riesgo de parto prematuro, corioamnionitis y complicaciones en el embarazo. Por eso, si estás intentando quedarte embarazada o ya lo estás, es especialmente importante tratarla y prevenirla.
Tu cuerpo es un territorio fascinante. Cuidarlo no requiere drama, requiere conocimiento. Y ahora, lo tienes.
Perimenopausia: el nuevo talento disruptivo de tu cuerpo
Perimenopausia: el nuevo talento disruptivo de tu cuerpo
Transición hacia la menopausia sin previo aviso
Tu cuerpo acaba de contratar una nueva CEO hormonal sin tu visto bueno, ha reorganizado todos los departamentos internos durante la noche y ha decidido operar en modo startup caótico sin consultar tu calendario laboral ni tu tolerancia al estrés.
De repente, tienes insomnio que te despierta a las 3:17 AM con la precisión de un reloj suizo defectuoso. Tus ciclos menstruales han pasado de ser igual de predecibles que la Renfe, o sea 0 perdecibles. Los sofocos te atrapan sin previo aviso en mitad de reuniones importantes, gimnasio o cenas románticas. Tu termostato interno tiene vida propia. Y tu paciencia... digamos que está en haciendo un test experimental de la IA.
Aquí viene la parte que nadie te dijo: la perimenopausia no es una crisis. Es un rebranding cíclico. Y sí, duele. Y sí, es caótico. Puede hacerte cuestionar tu cordura. Pero es también la transición más importante que atravesará tu biología, y merece el mismo respeto que daría a cualquier startup que cambia su modelo de negocio.
¿Quieres saber qué está pasando en las juntas directivas de tus hormonas? Tu cuerpo no está fallando. Solo está haciendo el trabajo de reorganización más ambicioso de su vida. ¿Y tú? Eres demasiado inteligente para no saber exactamente qué ocurre mientras sucede.
¿Qué es la perimenopausia? El contexto del nuevo caos
El departamento de recursos humanos de tu cuerpo acaba de cambiar de estrategia
Hablemos de términos claros, sin jerga demasiado técnica que te pierda en el camino.
La perimenopausia es la fase de transición entre tu vida reproductiva y la menopausia. Es decir: el período entre "ciclos predecibles" y "no hay ciclos". El período entre períodos menstruales que podías predecir con un 90% de exactitud y la ausencia total de ellos. Puede durar entre 2 y 10 años, aunque la mayoría de mujeres experimenta esta etapa entre 4 y 8 años. Tiende a comenzar alrededor de los 40-44 años, aunque algunos cuerpos empiezan antes y otros después, porque cada mujer es única. No es un sprint. Es una maratón hormonal con obstáculos impredecibles.
Lo importante aquí es entender que esto no está mal. Es biología en transición. Tu cuerpo no se está rompiendo, está siendo rediseñado desde dentro.
Las fechas clave que ningún CEO te comunicó
Imagina que divides esta fase en tres actos:
Perimenopausia temprana (primeros 1-3 años): Tu regla empieza a mostrar variaciones. Algunos meses es más corto, otros más largo. La diferencia puede ser de 7 días o más, y la abundancia del flujo se vuelve impredecible. Algunos períodos parecen persecuciones que duran una semana; otros desaparecen casi silenciosamente. Es como si tu calendario pasara de tener un plan cristalino a trabajar con sprints aleatorios.
Perimenopausia tardía (últimos 1-3 años antes de menopausia): Tu período menstrual se alarga significativamente. Hablamos de ciclos cada 60, 90 o más días. Las ausencias menstruales se vuelven más frecuentes. Algunos meses menstrúas, otros simplemente... no. Es el caos en su forma más pura.
Menopausia oficial: Cuando has completado 12 meses consecutivos sin menstruar. A partir de ese momento, técnicamente ya no estás en perimenopausia. Has llegado a destino. El viaje terminó. (Aunque honestamente, ni los cambios hormonales ni los síntomas físicos y emocionales se detienen aquí).
Por qué nadie te avisó (porque es natural en la vida de una mujer)
Aquí va una verdad incómoda: la perimenopausia no es una enfermedad, es la transición a la menopausia. La perimenopausia es un proceso natural de la vida de la mujer, una etapa biológica completamente normal que atraviesan todas las personas con útero. Por eso nadie la trata como una emergencia médica. Por eso los manuales de salud femenina solo la mencionan de pasada. Y también porque desde una perspectiva clínica masculina no ha importado tanto en un pasado.
Pero eso no significa que no importe. Al contrario.
Lo que sí varía enormemente es cuándo y cómo experimenta cada mujer esta transición. Tu genética, tu estilo de vida, tu estrés, tu alimentación, tu historial reproductivo, incluso tu ubicación geográfica pueden influir. Algunas mujeres tienen síntomas leves; otras, síntomas que les reorganizan completamente la vida. Ambas experiencias son válidas. Ambas son reales.
La dimisión masiva del equipo hormonal
El estrógeno: el ejecutivo que se vuelve impredecible
Durante 30-35 años, el estrógeno fue tu jefe de operaciones estrella. Regulación impecable de ciclos menstruales. Mantenimiento de densidad ósea óptima. Protección cardiovascular comprobada. Claridad cognitiva. Elasticidad dérmica. Participación directa en serotonina y dopamina para tu equilibrio emocional.
Era quien hacía que literalmente todo funcionara.
¿Qué pasa en perimenopausia? El estrógeno está teniendo lo que podríamos llamar una "crisis de identidad corporativa".
En la perimenopausia temprana, el problema no es que falte estrógeno. Al contrario. Los ovarios entran en pánico pre-jubilación y producen picos erráticos en el nivel de estrógeno entre ciclos. Esto significa:
- Períodos mucho más abundantes y dolorosos de lo normal que desafían la capacidad de cualquier compresa
- Hinchazón persistente que hace que tus vaqueros del finde pasado no cierren
- Sensibilidad mamaria aumentada que hace que el roce de la camiseta sea una amenaza
- Migrañas hormonales que pueden llegar a ser incapacitantes durante un par de días
Es tu CEO teniendo días de genio absoluto alternados con días de caos total. Sin patrón. Sin predicción.
En la perimenopausia tardía, el estrógeno empieza el descenso gradual (pero no lineal). Aquí es donde comienzan las sudoraciones, la sequedad, la fatiga. Es como si el director ejecutivo fuera metódicamente reemplazado por un equipo más junior que no tiene la experiencia necesaria.
En menopausia confirmada: El estrógeno cae a niveles mínimos (menos de 20 pg/mL en jerga médica) y se mantiene ahí. Tu cuerpo se adapta a esta nueva realidad. Pero, ¿y ese descenso? Afecta absolutamente a todo: huesos, corazón, cerebro, vagina, metabolismo.
La Progesterona: el empleado que se va de huelga
Si el estrógeno es el director ejecutivo, la progesterona es el responsable de bienestar emocional y operaciones internas. Durante años, esta hormona fue tu ancla de estabilidad neurológica:
- Preparaba el endometrio para posible implantación
- Te ayudaba a dormir profundamente
- Regulaba tus emociones
- Controlaba las posibles migrañas hormonales
- Mantenía tu sistema nervioso en calma
Era la que hacía posible la segunda mitad de tu ciclo. Sin ella, todo se tambalea.
Pero ahora, la progesterona cae en picado como si alguien hubiera apretado un botón de autodestrucción.
En perimenopausia, especialmente en fases tempranas, comienzan a ocurrir ciclos anovulatorios: ciclos menstruales sin ovulación. ¿Y quién produce progesterona? El cuerpo lúteo, que solo existe si ovulas. Si no ovulas en ese ciclo, no hay progesterona. Simplemente, desaparece.
El resultado es una predominancia estrogénica: tienes estrógeno (a veces mucho, a veces poco, pero presente), pero una falta radical de progesterona para equilibrarlo.
Esto explica:
- Insomnio brutal y problemas para dormir: Sin progesterona sedante, tu cerebro no "apagará" naturalmente
- Cambios de humor extremos: Irritabilidad sin aviso, ansiedad flotante, llanto inexplicable
- Migrañas: La fluctuación hormonal es uno de los desencadenantes más comunes
- Sensación de estar en una montaña rusa emocional: Porque literalmente lo estás
- Ansiedad generalizada: Falta de GABA natural (un aminoácido que ayuda al funcionamiento del sistema nervioso)
Es como si tu responsable de bienestar emocional presentara la renuncia sin previo aviso y nadie lo reemplazara.
Las hormonas de ejecución: FSH y LH empiezan a ensayar para ver cuál grita más fuerte
Aquí ocurre algo fascinante desde el punto de vista biológico. Tu glándula pituitaria (la "oficina central de operaciones" en tu cerebro) está acostumbrada a que los ovarios respondan órdenes, pero esto puede cambiar con la menopausia temprana. Cuando detecta que los ovarios no están respondiendo correctamente, ¿qué hace? Sube el volumen.
La FSH (hormona foliculoestimulante) y la LH (hormona luteinizante) comienzan a dispararse, intentando motivar unos ovarios que están efectivamente en baja. Es como si el departamento de gestión estuviera gritando cada vez más fuerte a un empleado que simplemente ya no puede hacer su trabajo al nivel que le exigen.
Este aumento es predecible y mesurable. De hecho, análisis de sangre que muestren FSH elevada (por encima de 30 mIU/mL) son la forma de confirmar científicamente que sí, estás en perimenopausia. Es el documento que nadie te envió pero que tu cuerpo sí está creando silenciosamente.
Los "cambios organizacionales" y sus síntomas
Tu ciclo menstrual pasó a metodología ágil (sin retrospectiva)
Durante años, tu menstruación fue previsible. Podías planificar planes, excursiones de varios días por la montaña… y hacer todo tipo de planes que no te limitase la menstruación. Sabías más o menos cuándo llegaría tu período. Era un sistema que funcionaba como un reloj.
¿Ahora? Tu calendario menstrual ha pasado a trabajar con sprints aleatorios y metodología ágil.
Los cambios no son graduales ni ordenados. Son abruptos y confusos:
- Ciclos cortos: A veces pasan 19 días entre períodos en lugar de 28. Eso significa más períodos en el año, y si además son abundantes, estás perdiéndote en un ciclo interminable de menstruación.
- Ciclos largos: De repente, esperas 45, 60, 90 días. Y entonces te preguntas: ¿llegará? ¿No llegará? Es como estar en una sala de espera infinita.
- Flujo impredecible: Algunos meses sangras cantidad preocupante. Al mes siguiente, casi nada. Tu cuerpo no tiene un plan consistente.
- Ausencias repetidas: Desaparece por dos meses, reaparece sin aviso, vuelve a desaparecer. Es el juego de "¿está aquí o no está?"
Este caos menstrual no es un error de tu cuerpo. Es el síntoma más visible de que tus hormonas están en plena reestructuración. Cada ciclo irregular es evidencia de que algo importante está ocurriendo.
El sueño: el departamento de logística nocturna colapsó
¿Recuerdas esos años cuando simplemente te acostabas y dormías 7-8 horas sin pensar? Ahora, tu relación con el sueño se ha vuelto complicada.
¿Por qué? Múltiples razones biológicas que convergen simultáneamente:
La progesterona, como mencionamos, tenía un efecto sedante. Con su ausencia o disminución drástica, pierdes su ayuda para dormir profundamente. Es como si hubieran retirado el equipo de sonido que hacía que tu cerebro se relajara fácilmente.
El estrógeno fluctuante afecta la producción de melatonina y el núcleo supraquiasmático (tu "reloj biológico" interno). Sin estrógeno estable, tu reloj interno pierde precisión. Tu cuerpo no sabe bien cuándo es hora de dormir.
Los sofocos nocturnos: Que cubriremos en detalle en la próxima sección. Simplemente: despiertas a las 3 de la madrugada empapada en sudor, completamente alerta. Misión imposible volver a dormir.
El resultado es un insomnio compuesto:
- Dificultad para conciliar el sueño (tu cuerpo no consigue "apagarse")
- Despertares frecuentes durante la noche
- Despertares precoces (despiertas a las 4 de la mañana sin razón)
- Sueño no reparador (duermes 7 horas pero te despiertas sintiéndote exhausta)
Y luego está el impacto dominó: con falta de sueño, tu concentración se desmorona. Tu toma de decisiones empeora. Tu tolerancia al estrés cae en picada. Tu mood se vuelve más inestable. Es como si toda tu arquitectura cognitiva estuviera construida sobre los cimientos del sueño, y alguien acabara de mover esos cimientos.
Cuando la logística falla, toda la cadena de producción se resiente.
El termostato corporal: configuración de fábrica olvidada
Las sudoraciones son probablemente el síntoma más visibilizado (y menos entendido) de la perimenopausia.
Esto no es que tengas fiebre. No tienes infección. Tu temperatura real está completamente normal. Lo que sucede es que tu hipotálamo (la región del cerebro que controla la temperatura corporal) se ha vuelto hipersensible a fluctuaciones mínimas.
Es como si alguien hubiera reprogramado tu termostato corporal y establecido el rango de "temperatura confortable" en solo 0,5 grados. Cualquier fluctuación mínima dispara las alarmas de "SOBRECALENTAMIENTO DETECTADO", y tu cuerpo responde como si fuera una emergencia.
¿El resultado? Sudoración profusa, enrojecimiento facial, aumento de frecuencia cardíaca, sensación de calor intenso que dura desde segundos hasta varios minutos.
Algunos datos reales:
- Pueden ocurrir de manera ocasional (algunos períodos tranquilos con solo 1-2 sofocos al día)
- O pueden ser 20, 30, 40 sofocos al día
- Las sudoraciones nocturnos (sudores nocturnos) pueden empapar completamente las sábanas
- Duran típicamente entre 30 segundos y 5 minutos
- Ocurren sin aviso, en mitad de reuniones, presentaciones, citas, momentos públicos
No es que tengas un sistema de aire acondicionado roto. Es que recibió un software update defectuoso, y nadie sabe cómo revertirlo. Excepto el tiempo. El tiempo es el único que finalmente reajusta esto.
El sistema óseo: la inversión de largo plazo se deprecia
Este es uno de los cambios que ocurren sin que lo sientas en el momento, pero que tiene consecuencias a largo plazo.
Durante toda tu vida reproductiva, el estrógeno ha estado manteniendo tu densidad ósea. Ha estado invirtiendo constantemente en el "capital óseo". Era una transacción silenciosa, invisible, pero absolutamente crucial.
Cuando el estrógeno cae drásticamente en perimenopausia y menopausia, esa inversión se detiene. De hecho, empieza lo contrario: pérdida acelerada de densidad ósea.
No es gradual. Es rápido. En los primeros 5-8 años después de la menopausia, las mujeres pueden perder hasta el 30% de su densidad ósea. Eso es un deterioro significativo.
Es como si tus fondos de pensión óseo, que habían estado creciendo sólidamente, de repente empezaran a depreciarse sin tu consentimiento.
¿Por qué importa?
- Mayor riesgo de osteoporosis (huesos frágiles que se fracturan fácilmente)
- Mayor fragilidad en fracturas de cadera, muñeca, columna vertebral
- Cambios en postura (cifosis, la "joroba" de la edad)
La buena noticia: esto puede prevenirse y ralentizarse significativamente con nutrición adecuada (calcio, vitamina D), ejercicio de fuerza y, si es necesario, intervención médica.
El estado emocional y cognitivo: el colapso del departamento de recusos humanos
Aquí viene una de las partes más malinterpretadas de la perimenopausia: los cambios de humor y cognitivos. Verdad incómoda: No estás "de los nervios". O también, pero debido a que tu neuroquímica está en transición.
Durante años, te han dicho que "las mujeres menopáusicas están histéricas". Es una narrativa anticuada y completamente falsa que no se ha interesado por entender lo que realmente te está pasando y lo ha resumido bajo una acusación actúa como barrera para acercarse y entender de verdad lo que pasa. Porque no, no estás siendo dramática. Tu química cerebral está experimentando una transición fundamental.
Cambios de humor:
El estrógeno y la progesterona no solo regulan el ciclo. También regulan directamente tus neurotransmisores: serotonina, dopamina, GABA, norepinefrina. Cuando estas hormonas se desploman, tus neurotransmisores se desestabilizan.
Esto significa:
- Irritabilidad que parece venir de la nada: Te sorprendes a ti misma siendo abrupta con personas que amas
- Ansiedad flotante: Una sensación persistente de que algo está mal, aunque exteriormente todo esté bien
- Depresión: No tristeza ocasional, sino depresión verdadera, con pérdida de interés en cosas que solías disfrutar
- Labilidad emocional: Pasas de estar bien a estar al borde del llanto en cuestión de minutos
No estás siendo dramática. Tu bioquímica está en transición.
Brain fog o niebla mental:
Es quizás el síntoma más subestimado. No es imaginario. Es medible. Ocurre porque:
- El estrógeno participa en la formación de conexiones sinápticas
- Participa en la regulación de la acetilcolina (crucial para memoria a corto plazo)
- Afecta la claridad y velocidad de procesamiento
Resultado: dificultad de concentración, memoria a corto plazo deficiente, sensación de que tu mente está dentro de una nube. Entras en una reunión y olvidas para qué era. Intentas recordar una palabra común y simplemente... no aparece.
Es neurobiología, no declive cognitivo. Es temporal. Tu cerebro se está adaptando a nuevos niveles hormonales. Una vez que se adapta, muchas mujeres dicen que la claridad retorna.
Sequedad y salud vaginal: el departamento que cambió de presupuesto
Este es otro síntoma que merece mucho más visibilidad de la que habitualmente recibe.
El estrógeno es responsable de mantener los tejidos vaginales lubricados, elásticos y con un microbioma vaginal equilibrado. Es la hormona que hace que la vagina permanezca en condiciones óptimas.
Con la caída de estrógeno, sucede:
- Sequedad vaginal: La lubricación natural disminuye significativamente. La vagina se siente seca.
- Atrofia vaginal: Los tejidos vaginales se vuelven más delgados, menos elásticos, más frágiles. Las paredes vaginales se afinan.
- Cambios en el microbioma: El ambiente vaginal cambia, lo que puede aumentar infecciones por levadura e infecciones urinarias.
¿Cuáles son las consecuencias prácticas?
- Molestias durante el sexo: Desde incomodidad leve hasta dolor genuino durante la penetración
- Aumento de infecciones urinarias: La vagina menos protegida tiene más acceso bacteriano a la uretra
- Picazón y ardor: Molestia persistente, no diagnosticada como "infección" pero molesta sin embargo
Aquí va algo importante: tu vagina está haciendo un rebranding también. Necesita estrategias nuevas de hidratación. Esto no significa que tu sexualidad esté terminada. Significa que necesitas nuevas herramientas.
El metabolismo: el presupuesto de energía se reajusta
Finalmente, algo que afecta a tu cintura y tu autoestima: el metabolismo cambia en perimenopausia.
No es que de repente comas más. Tu gasto calórico en reposo disminuye naturalmente a medida que envejecemos, pero especialmente con la caída de estrógeno. Es un efecto directo: el estrógeno participa en la regulación del gasto energético. Menos estrógeno = menos calorías quemadas en reposo.
Además, hay una redistribución de grasa: la grasa tiende a acumularse más en el área abdominal y menos en glúteos y caderas. Es un cambio de silueta, no necesariamente un aumento de peso (aunque puede serlo).
Resultado: Ganas peso más fácilmente sin que nada haya cambiado en tu dieta o ejercicio. Tu cuerpo está negociando un contrato con menos gastos energéticos, y tú eres la que paga el precio, especialmente si has alcanzado la menopausia.
Cómo aliviar los síntomas de la perimenopausia
Reconocer que el cambio es real (y que necesita gestión)
El primer paso de cualquier crisis empresarial es reconocer que existe.
Documenta lo que está sucediendo:
- Si quieres, lleva un diario de síntomas durante 2-3 ciclos: cuándo menstrúas, cuánta abundancia, qué síntomas aparecen
- Puedes usar aplicaciones de ciclo que te ayuden a visualizar patrones
- Si puedes, realiza análisis de sangre que midan hormona FSH, estrógeno y progesterona. Los números confirmados te dan poder.
Este "caso de negocio" de tu cuerpo será tu herramienta más valiosa para hablar con profesionales de salud. No es intuición. Son datos.
Movimiento y estilo de vida saludable: actividad física para cuidar el plano emocional y físico
El ejercicio no es opcional aquí. Es medicina.
Entrenamiento de fuerza 2-3 veces por semana: Protege tu densidad ósea, mantiene la masa muscular que el envejecimiento quiere robar, y regula neurotransmisores. Pesas, bandas elásticas, tu propio peso corporal. Cualquier forma cuenta.
Cardio moderado 3-4 veces por semana: Caminar rápido, nadar, ciclismo. Beneficia el corazón, regula peso, estabiliza emociones.
Yoga o estiramientos diarios: Regula el sistema nervioso, mejora sueño, aumenta sensación de control corporal.
El movimiento es el antídoto más accesible a la mayoría de síntomas de perimenopausia. No requiere medicación. Solo consistencia.
Sueño: renegociar con tu reloj biológico
Aquí necesitas un protocolo de higiene del sueño radical:
Temperatura: Tu cuerpo duerme mejor con una habitación entre 16-19 grados Celsius. Si experimentas sudoración noctura, considera pijamas transpirables, sábanas de lino, sábanas refrigerantes.
Luz: Oscuridad total después del anochecer. Considera cortinas blackout. La melatonina aumenta con la oscuridad y disminuye con la luz.
Rutina pre-sueño: 30-60 minutos antes de dormir, empieza a "apagar" tu cerebro. Sin pantallas (la luz azul suprime melatonina). Considera té de hierbas, lectura, meditación.
Consistencia: Acuéstate y despiértate a la misma hora, incluso fines de semana. Tu reloj biológico necesita rituales.
Evitar: Cafeína después de las 2 pm (tiene vida media de 5-6 horas), alcohol (interruptor del sueño REM), comidas pesadas antes de dormir.
Menescor: de la perimenopausia a la menopausia, cero dramas
Y a todo esto, ¿te imaginas tener un ventilador interno que cabe en la lengua? Spoiler: existe. Se llama Actifemme® Menescor, y su fórmula avanazda con resveratrol Veri-te™ y vitamina D3 no promete milagros, pero sí algo mucho mejor: respaldo clínico.
 Actifemme® Menescor es un suplemento diario que acompaña a tu cuerpo desde la perimenopausia hasta la posmenopausia, reduciendo los sofocos hasta un 43% en solo 21 días¹. No es magia, es bioquímica aplicada. Funciona como un pequeño departamento de crisis hormonal con muchas funciones simultáneas:
Actifemme® Menescor es un suplemento diario que acompaña a tu cuerpo desde la perimenopausia hasta la posmenopausia, reduciendo los sofocos hasta un 43% en solo 21 días¹. No es magia, es bioquímica aplicada. Funciona como un pequeño departamento de crisis hormonal con muchas funciones simultáneas:
- Apaga incendios internos (adiós sudores nocturnos y sofocos repentinos).
- Reduce el dolor articular y muscular (incluso si la última vez que hiciste yoga fue en 2012).
- Protege huesos y cerebro con evidencia científica real, no con “según dicen”.
- Tiene efecto antienvejecimiento en la piel (colágeno, elastina y cero eslóganes vacíos).
- Favorece la memoria y concentración: sí, esa que parece haberse ido de retiro espiritual. El resveratrol de Actifemme® Menescor mejora el flujo sanguíneo cerebral, lo que puede traducirse en mejor rendimiento cognitivo, incluso en mujeres que ya pasaron la menopausia.
El estudio RESHAW —el más grande y duradero en su categoría— respalda todos estos beneficios con datos. No es un suplemento “porque sí”: es una herramienta útil cuando tus hormonas están ensayando improvisación avanzada.
Y bueno, también es una buena noticia que sepa a limón (si te gustan las smints de limón). Porque si tu cuerpo está haciendo rebranding, al menos que lo haga con buen sabor de boca.
El arte de reinventarse y mejorar tu calidad de vida
Aquí va la verdad final que nadie te dijo:
La perimenopausia precede a la menopausia y no es el fin de una era. Es la inauguración de una fase completamente diferente, diseñada para que finalmente hagas las cosas a tu ritmo, no al del ciclo reproductivo.
Durante 40 años, tu cuerpo estuvo en modo "reproducción". Tu ciclo hormonal estaba optimizado para eso. Cada mes, tu cuerpo se preparaba, se esperanzaba, se decepcionaba o se preparaba de nuevo. Era un trabajo constante, invisible pero relentless.
¿Ahora? Ahora estás entrando a una fase donde tu cuerpo deja de estar enfocado en reproducción y se enfoca en longevidad.
Eso merece respeto. Merece atención. Merece que le hables a tu cuerpo con gratitud por haber ejecutado el reengineering más importante de su existencia.
El regalo oculto
Cuando finalmente atravieses esta transición y llegues a la menopausia confirmada, algo extraño sucede: el ciclo desaparece. Sí, los síntomas pueden persistir por unos años. Pero la incertidumbre menstrual termina. Los sofocos o eventualmente se estabilizan o desaparecen.
Y entonces, tienes libertad.
Libertad de no planificar tu vida alrededor de tu ciclo. Libertad de tener energía consistente (aunque diferente). Libertad de una estabilidad hormonal predecible. Libertad de simplemente existir sin que tu biología te dicte agenda.
Muchas mujeres reportan que post-menopausia se sienten más en control, más claras, más ellas mismas que nunca antes.
La perimenopausia es una etapa de transición natural que puedes decidir cómo afrontar y vivir
No te vengas abajo con la perimenopausia. Saca el arte que llevas dentro.
Tu cuerpo no está fallando. Está pivotando hacia un nuevo estado. Está reinventándose. Está ejecutando el cambio más radical de su historia biológica, sin manual de instrucciones, sin soporte corporativo, simplemente porque es lo que hace.
¿Y tú? Eres demasiado inteligente para no saber exactamente qué está pasando mientras sucede.
Ahora lo sabes. Ahora tienes el memo.
Usa esta información como tu herramienta. Reconoce qué está sucediendo en tu cuerpo. Documenta. Experimenta. Busca apoyo. Y cuando todo parezca caótico, recuerda que tu cuerpo está haciendo el trabajo más ambicioso de su vida.
Vale la pena y merece respeto. ¿Y tú? Reconocerlo, aceptarlo, cuidarse y enorgullecerse, ayuda estar bien durante este viaje.
Tu zona íntima no es delicada, es específica (y así debería ser tu gel íntimo)
Tu zona íntima no es delicada, es específica (y así debería ser tu gel íntimo)
¿Por qué tantas mujeres prueban un gel íntimo tras otro sin dar con el adecuado? No es culpa de los “ingredientes secretos”, sino de unas palabras que parecen inofensivas: gel suave, gel hidratante suave, limpiador para pieles sensibles, jabón íntimo delicado...
Imagina que buscas una crema para la cara. No compras una que diga “suave para la cara”, sin más. Buscas términos como antiarrugas, piel grasa, piel seca, hidratante profunda. Es decir, que la elección de tu gel íntimo es fundamental para tu salud vulvar. Buscas precisión. Entonces, cuando se trata de salud íntima, ¿por qué el mercado de productos de higiene íntima nos habla con eufemismos como higiene suave, higiene delicada?
En Actifemme® no creemos que tu vulva sea un misterio. Es una zona de tu cuerpo con necesidades concretas, medibles y, sobre todo, específicas. Y cuando entiendes esa especificidad, dejas de querer adivinar y empiezas a cuidarte de verdad.
El problema de lo “delicado” en los geles de higiene íntima diaria (y por qué puede confundir)
Piénsalo: si tu amiga pide consejo para el cuidado de su pelo, no le dirán “usa algo suave”. Primero le preguntarán si lo tiene graso, seco, teñido, con caspa. Porque sabes que cada tipo necesita ingredientes diferentes.
Con tu vulva pasa lo mismo. Llamarla "zona delicada" es como que le digan a tu amiga que su pelo es “frágil”. No tiene sentido. Lo que necesitas no es delicadeza, es precisión.
El problema es que el marketing femenino lleva décadas usando un lenguaje de evasión. Y el lenguaje importa. Palabras como "frescura", "intimidad", "cuidado especial" suenan bonitas, pero te roban la capacidad de elegir con criterio. Y cuando no tienes suficiente información, no puedes elegir con criterio y terminas comprando el producto con el packaging más bonito (o el del supermercado), no el que tu cuerpo necesita. Resultado: un gel de higiene íntima con una fórmula poco adecuada o pH incorrecto.
Tu cuerpo es específico (y tu gel íntimo también debería serlo)
Tu vulva no es compleja. Es específica, y por eso debe ser cuidada con productos adecuados como geles y toallitas íntimas. Y esa especificidad tiene tres pilares que puedes entender en menos de cinco minutos, sobre el cuidado íntimo.
1. Tu pH íntimo no es negociable
El pH de tu zona íntima debe estar entre 3,8 y 4,5. Más ácido que el vinagre de manzana. ¿Por qué? Porque esa acidez es tu escudo. Frena bacterias malas y favorece a las buenas.
Cuando usas un gel con pH 5,5 (el estándar “suave”), estás alterando ese escudo. Es como cambiar la cerradura de tu casa por una que cualquiera pueda abrir: no es más segura, es más vulnerable.
Analogía útil: Si tu pH fuera una app, sería tu configuración de seguridad. No la toques sin saber lo que haces.
2. Tu microbiota es tu aliada (no tu enemiga)
Dentro de tu vulva viven millones de bacterias beneficiosas, principalmente lactobacilos. No son “gérmenes que hay que limpiar”. Son tus guardias de seguridad: producen ácido láctico, mantienen el pH en su sitio y producen sustancias que ayudan a controlar patógenos.
Un gel íntimo que presume de “limpieza profunda” puede estar arrasando con tus aliadas. Es como fumigar todo un jardín para matar una mala hierba y llevarte por delante todas las flores también.
Lo que una vulva desearía es un gel con ingredientes que respeten tu microbiota, no que la aniquile.
El miedo a “dañar” la flora vaginal y el poder de las fórmulas específicas
Muchas mujeres repiten: "no encuentro un gel íntimo que no cause irritación", "es muy delicada, mejor solo agua". El resultado: agua sola cuando el pH ya está alterado, o geles “suaves” que no respetan su acidez natural, solo van a traer más picor, desequilibrio y confusión.
Aquí va la idea clave: menos no es más. Específico es más.
- Agua sola no repara un pH alterado ni alivia el picor.
- Un gel íntimo “suave” de uso diario con pH incorrecto tampoco.
- Un gel con el pH exacto que tu vulva necesita… ese sí hace la diferencia.
No se trata de usar más productos, sino de usar el gel íntimo correcto, con la información correcta, para un cuerpo que no es genérico, como el tuyo.
Deja de adivinar cuando vas a comprar gel íntimo; empieza a diferenciar la calidad
Tres recomendaciones para mejorar tu higiene íntima:
✅ Revisa tu gel que usas para tu higiene íntima diaria: ¿indica el pH exacto? ¿Dice qué ingredientes activos contiene o solo repite “cuidado delicado” y frases genéricas?
✅ Escucha a tu cuerpo: si hay picor, sequedad o molestias recurrentes, no es que seas sensible o delicada, es que tu vulva está pidiendo un cuidado más específico.
✅ Elige con criterio: busca un gel de uso diario que hable tu idioma. Que especifique pH, ingredientes y función concreta.
En Actifemme® no hacemos productos para “mujeres delicadas”. Hacemos fórmulas científicas para mujeres que entienden su cuerpo y quieren cuidarlo con criterio y base científica, especialmente en el cuidado íntimo. Mujeres que no se conforman con un “suave” y que saben que su salud íntima no es misterio: es biología. Y la biología se respeta con precisión.
Actifemme® Gel Íntimo Fisiológico es inteligente. Formulado con pH 4,5 (el mismo que tu vulva cuando está en equilibrio), este gel no adivina: replica tu biología. Contiene ácido láctico —sí, el que producen tus propios lactobacilos— aloe vera, bisabolol y extracto de hoja de olivo, ingredientes que respetan tu microbiota y alivian molestias comunes como el picor o la sequedad. No perfuma tu zona íntima, la entiende. No te promete frescura, te da ciencia sobre el cuidado íntimo. Porque cuando tu gel íntimo conoce el valor de un decimal, tu cuerpo lo nota.
Tu vulva no es delicada, necesita un cuidado íntimo adecuado para evitar irritación. Es específica. Y tú, con información, tienes el control.
Lo que tu flujo vaginal dice de ti (y por qué deberías escucharlo)
Lo que tu flujo vaginal dice de ti (y por qué deberías escucharlo)
El flujo vaginal no es un capricho biológico, es una función esencial de tu cuerpo. Una especie de escudo silencioso que protege, lubrica y limpia tu zona íntima sin que tengas que mover un dedo. Saber distinguir entre lo que es normal y lo que podría ser señal de infección, observando la apariencia del flujo, es parte de conocerte mejor y cuidarte como te mereces. Conocer los cambios en nuestros cuerpos es fundamental para entender mejor la salud vaginal. El flujo vaginal es uno de los líquidos corporales que pueden variar en color, cantidad o consistencia durante el ciclo menstrual, reflejando diferentes estados de salud.
La secreción vaginal cumple funciones importantes y puede variar en cantidad, color y textura a lo largo del ciclo menstrual, reflejando cambios hormonales y diferentes estados de salud.
Flujo vaginal: el informe diario de tu cuerpo
El flujo vaginal es un aspecto fundamental de la salud íntima de mujeres y niñas. La secreción vaginal, producida por las glándulas del cuello uterino y las paredes de la vagina, cumple funciones esenciales: protege contra infecciones, mantiene la higiene natural y ayuda a conservar el equilibrio de la zona íntima. A lo largo del ciclo menstrual, es normal que el flujo experimente cambios en cantidad, color y consistencia, reflejando las variaciones hormonales y las diferentes etapas de la vida, como la pubertad, la edad adulta o la menopausia. Conocer cómo es la secreción vaginal normal y aprender a identificar los cambios que pueden indicar problemas, como la vaginitis o infecciones, es clave para cuidar la salud y el bienestar. En este artículo, te acompañamos a descubrir todo lo que necesitas saber sobre el flujo vaginal, desde su función protectora hasta los signos de alerta que no debes pasar por alto.
¿Qué es normal allá abajo? Así debería verse tu flujo vaginal
Lo produces a diario, aunque no siempre lo notes. Es una mezcla constante de líquido y células que se expulsan por la vagina, encargadas de mantener el equilibrio y la higiene natural de la zona. Además, el moco cervical es una parte importante de la secreción vaginal, ya que ayuda en la protección, fertilidad y limpieza del aparato reproductor femenino. Un flujo vaginal considerado normal suele tener entre dos y cinco mililitros al día, es de color blanco o transparente, sin olor o con un aroma muy leve, y su textura y consistencia pueden cambiar según en qué parte del ciclo estés. Su presencia no solo es normal: es necesaria. La ausencia de flujo, de hecho, podría indicar que algo no va del todo bien. Su papel es clave en la lubricación y protección del aparato reproductor, ya que el fluido vaginal, producido principalmente por las glándulas de Bartolino y otras glándulas, contribuye a la defensa contra infecciones y a mantener la salud vaginal.
Hormonas en modo DJ: cómo cambia tu flujo con el ciclo
A lo largo de los ciclos menstruales, el flujo vaginal experimenta variaciones notables en cada una de las etapas del ciclo. Estos cambios no son un error del sistema, sino una respuesta directa a los niveles hormonales.
Durante la fase folicular, justo después de la menstruación, el flujo es discreto, apenas perceptible. En esta etapa, puede observarse la presencia de sangre en el flujo debido a la reciente menstruación. A medida que los niveles de estrógenos suben, también lo hace el flujo: el cuello y el cuello uterino producen un moco cervical más viscoso, pegajoso, de un blanco casi transparente. Existen diferentes tipos de flujo que pueden observarse en las distintas etapas, variando en color, cantidad y consistencia. En la ovulación se convierte en protagonista: puede multiplicarse hasta por treinta en cantidad y su textura y consistencia recuerdan a la clara de huevo cruda. Transparente, acuoso, elástico. Ideal para que los espermatozoides encuentren su camino. Este aumento del flujo durante la ovulación se debe en parte al incremento del flujo sanguíneo hacia el tejido de la vagina, lo que favorece la producción de secreciones. Luego llega la fase lútea, donde el flujo baja la intensidad. Más espeso, menos abundante, con un tono blanco o amarillento muy suave. Y justo antes de la menstruación, la progesterona entra en escena: el flujo se torna un poco más amarillo, pero sigue siendo discreto en olor y completamente normal.
Cambios que parecen raros, pero no lo son (no, no es una infección)
No todos los cambios en el flujo significan que algo esté mal. De hecho, hay muchas razones por las que pueden variar las secreciones vaginales y que no tienen nada que ver con infecciones. La excitación sexual, por ejemplo, aumenta el flujo de forma natural debido al incremento del flujo sanguíneo en los tejidos vaginales. Durante el embarazo, las hormonas lo hacen más abundante. Si entrenas fuerte, sudas y te mueves, tu cuerpo también puede responder con más secreción. Lo mismo ocurre con algunos anticonceptivos hormonales. Hay lubricantes que aumentan el volumen, y ciertos medicamentos pueden cambiar la textura. Incluso las duchas vaginales, que suenan tan higiénicas, pueden alterar la producción natural. Nada de esto requiere tratamiento, solo información.
Amarillo, ¿alarmante o inofensivo? Lo que el tono de tu flujo realmente indica
El amarillo genera sospechas, pero no siempre es motivo de alarma. Hay situaciones en las que este color es completamente inofensivo. La apariencia del flujo puede variar: cuando entra en contacto con el aire y se seca en la ropa interior, puede oxidarse y cambiar de tono. Esto no implica infección. Si es amarillo claro, sin olor ni síntomas adicionales, puede aparecer antes de la menstruación o tras el sexo sin que haya problema alguno. Ahora bien, si el color vira al amarillo verdoso o verde, el olor se vuelve desagradable, y aparecen picazón, ardor o dolor al orinar, entonces sí es momento de consultar. En ese caso, el flujo está hablando en serio.
Candidiasis: el hongo que nadie invita, pero muchas conocemos
La candidiasis vaginal es una clásica entre clásicas: tres de cada cuatro mujeres la tendrán en algún momento. La causa es el hongo Candida albicans, que normalmente convive pacíficamente en la vagina. Pero si algo altera el equilibrio, se multiplica más de la cuenta y se arma el desorden.
El síntoma más notorio es la picazón. No una comezón leve, sino de esas que te interrumpen la jornada. También se siente ardor, sobre todo al orinar o durante las relaciones sexuales. Algunas mujeres lo describen como una sensación de quemadura. El flujo que aparece con la candidiasis es muy característico: blanco, espeso, grumoso, tipo requesón. Este tipo de secreción se diferencia de la leucorrea, que es un flujo vaginal blanquecino, viscoso y en general inodoro, que suele aumentar durante el embarazo y cumple una función protectora. En la candidiasis, la consistencia del flujo es más densa y grumosa, mientras que la leucorrea normal es más uniforme y menos espesa. No huele mal, a diferencia de otras infecciones. Suele ser abundante y puede durar varios días. En algunos casos, también se presenta en tonos amarillos, especialmente si hay otros factores involucrados.
Otros signos incluyen enrojecimiento, inflamación de la vulva, y hasta pequeñas fisuras en la piel causadas por el rascado. Las relaciones sexuales pueden volverse dolorosas, y en algunos casos incluso sin ellas hay molestias intensas.
Candidiasis sin drama: de dónde viene y cómo se mete
Saber de dónde viene ayuda a evitar que vuelva. La flora vaginal está formada por bacterias beneficiosas, como los lactobacilos, que mantienen el pH ácido para que la Candida no se descontrole. Si tomas antibióticos, por ejemplo, estos matan bacterias malas y buenas, dejando vía libre al hongo. Los cambios hormonales también son sospechosos habituales y pueden variar según la edad, influyendo en la aparición de candidiasis en diferentes etapas de la vida, como la pubertad, la edad reproductiva y la menopausia. Durante el embarazo, los estrógenos se disparan y la Candida aprovecha. Lo mismo ocurre con el uso de anticonceptivos orales y durante la menopausia. Además, las adolescentes también pueden verse afectadas por la candidiasis debido a los cambios hormonales propios de su edad.
Una diabetes mal controlada favorece el crecimiento del hongo por el exceso de glucosa. Un sistema inmune débil, como en el caso de infecciones graves, quimioterapia o VIH, deja el terreno libre para que se instale. Incluso virus como el COVID-19 han mostrado relación con un aumento de casos de candidiasis.
Y luego están los hábitos. Dejarse el bañador mojado, usar tejidos sintéticos que no dejan transpirar, llevar pantalones ajustados o sudar en exceso son invitaciones para la Candida. También el uso constante de productos perfumados o duchas vaginales, que alteran el pH natural.
Pero, ¡hay margen de acción! Cuando la cándida decide ponerse en modo okupa, puedes recurrir a Actifemme® Gel Íntimo Alcalino, un gel que eleva el pH vaginal a 8 creando así un entorno poco amigable para la cándida y, de paso, calma ese escozor persistente que no te deja en paz.
Y si quieres reforzar la defensa desde dentro, Actifemme® Óptima puede ser tu mejor aliado. Es un probiótico que ayuda a restaurar y mantener el equilibrio de la microbiota vaginal, bloqueando la entrada de bacterias dañinas y reforzando la presencia de bacterias buenas. Además, contribuye a mantener el pH en su rango natural, creando un entorno protector frente a futuras infecciones. Una forma eficaz de cuidar tu zona íntima desde adentro.
Diferencias que importan: flujo normal vs. flujo por infección
Saber leer las señales del cuerpo evita sustos. Si el flujo amarillo es escaso, transparente, sin olor, ni picazón ni ardor, ni vulva inflamada, probablemente no sea infección. Pero si es abundante, espeso, con mal olor, ardor, picor o dolor al orinar o al tener sexo, entonces no lo ignores.
Vaginosis bacteriana: cuando el equilibrio se pierde (y cómo reconocerlo)
La vaginosis bacteriana es una de las infecciones más frecuentes que pueden afectar la salud de la vagina. Se produce cuando las bacterias que normalmente protegen la zona pierden el equilibrio y otras bacterias toman el control. Este cambio en los niveles de bacterias puede deberse a varios factores, como el uso de duchas vaginales, cambios hormonales, o incluso el uso reciente de antibióticos.
Uno de los síntomas más característicos de la vaginosis bacteriana es el flujo vaginal con un olor fuerte y desagradable, muchas veces descrito como “olor a pescado”. El color del flujo puede variar entre blanco, gris o incluso amarillo, y suele ser más abundante de lo habitual. Además, pueden aparecer molestias como picazón, irritación en la vulva y, en ocasiones, dolor leve en la zona íntima. Aunque no siempre causa síntomas intensos, cualquier cambio en el olor, la cantidad o el color del flujo debe ponerte en alerta.
La vaginosis bacteriana no es peligrosa en sí misma, pero sí puede aumentar el riesgo de otras infecciones y complicaciones, especialmente si no se trata a tiempo. Por eso, si notas un flujo diferente, con olor fuerte o experimentas irritación o dolor, es importante consultar con un profesional de la salud. Recuerda que la automedicación o el uso de productos inadecuados pueden empeorar el problema.
Señales que tu zona íntima no está bien: síntomas de infección
Reconocer los síntomas de las infecciones vaginales es fundamental para cuidar tu salud y evitar complicaciones. Aunque el flujo vaginal puede variar de forma natural a lo largo del ciclo, hay señales que indican que algo no va bien y que podrías estar ante una infección.
Uno de los síntomas más frecuentes es la aparición de un flujo anormal: puede cambiar de color (volverse amarillo intenso, verde, gris o incluso con presencia de sangre), aumentar en cantidad o presentar una consistencia diferente, como ser espeso, grumoso o espumoso. El olor también es una pista importante; si notas un olor fuerte, desagradable o diferente al habitual, es momento de prestar atención.
La picazón en la zona vaginal o en la vulva es otro síntoma clásico de las infecciones, especialmente cuando se acompaña de irritación, enrojecimiento o sensación de ardor. El dolor puede manifestarse al orinar, durante las relaciones sexuales o incluso al caminar o sentarte, dependiendo del nivel de inflamación de los tejidos.
En ocasiones, las infecciones pueden causar molestias generales en el área genital, como hinchazón, sensibilidad o pequeñas lesiones en la piel. Si experimentas alguno de estos síntomas, especialmente si se presentan de forma persistente o intensa, es importante consultar a un profesional de la salud. Detectar a tiempo los signos de infección te permitirá recibir el tratamiento adecuado y proteger tu bienestar íntimo. Recuerda: conocer tu cuerpo y estar atenta a los cambios en el flujo y otros síntomas es la mejor forma de prevenir problemas mayores.
¿Es Contagiosa la Candidiasis Vaginal?
Técnicamente no es una enfermedad de transmisión sexual, ya que el hongo Candida vive en el cuerpo de forma natural. Pero sí puede transmitirse si hay contacto directo con la zona infectada durante una relación. No se transmite por compartir toallas ni por los baños. Solo prospera en el entorno vaginal adecuado. Durante el tratamiento, mejor evitar las relaciones sexuales. Si las tienes, el preservativo ayuda a evitar la reinfección. Y siempre es buena idea avisar a tu pareja.
Candidiasis y contagio: ¿se pega o no se pega?
La buena noticia es que es fácil de tratar. Las opciones más comunes son las cremas, pomadas, tabletas y supositorios vaginales, siendo el clotrimazol uno de los antifúngicos más populares. También existen otras opciones como miconazol, butoconazol o nistatina. Se aplican en la zona y suelen requerir siete días de tratamiento. Si la infección es más severa o recurrente, se pueden usar medicamentos por vía oral como fluconazol. Una dosis de 150 mg suele ser suficiente, aunque a veces se indican dos tomas con 72 horas de diferencia. En estos casos, es recomendable realizar un cultivo de secreciones vaginales para identificar el agente infeccioso y orientar el tratamiento adecuado. Es importante completar el tratamiento incluso si los síntomas desaparecen antes. Si no lo haces, la infección puede volver, y con más fuerza.
Prevenir candidiasis: no es tan complicado como parece
Prevenir es mucho más cómodo que tratar. Mantener la zona seca es básico. Cambia de ropa tras nadar o hacer ejercicio y no uses salvaslips sintéticos a diario. Opta por ropa interior de algodón y evita la que aprieta. Lava la zona con agua o productos con pH neutro; olvídate de jabones perfumados, aerosoles o polvos. Limpia de adelante hacia atrás. No uses duchas vaginales. Si estás tomando antibóticos, pregunta a tu médico por probióticos. Y si tienes candidiasis a menudo, revisa tus anticonceptivos con tu especialista. Durante la menstruación, cambia con frecuencia compresas o tampones, y evita los perfumados. El algodón es siempre el mejor aliado. Sin embargo, existe un embargo en el uso prolongado de tampones, ya que puede aumentar el riesgo de complicaciones como el síndrome del choque tóxico (SCT); por ello, es importante no exceder el tiempo recomendado de uso.
Higiene vaginal sin mitos ni exageraciones
Mantener una buena higiene vaginal es clave para prevenir infecciones y cuidar la salud de la zona íntima. La mejor forma de limpiar la vagina y la vulva es con agua tibia y, si lo prefieres, un jabón suave sin perfumes ni químicos agresivos. Evita los productos perfumados, desodorantes íntimos o polvos, ya que pueden irritar la piel sensible y alterar el equilibrio natural de las bacterias protectoras.
La ropa interior también juega un papel importante: elige tejidos de algodón, que permiten que la piel respire y ayudan a mantener la zona seca. Cambia la ropa interior a diario y después de hacer ejercicio o si has sudado mucho. Evita las prendas muy ajustadas o de materiales sintéticos, ya que favorecen la humedad y el crecimiento de bacterias no deseadas.
Las duchas vaginales no son recomendables, ya que eliminan las bacterias buenas y pueden aumentar el riesgo de infecciones. Si tienes dudas sobre qué productos usar o notas síntomas como picazón, irritación, flujo anormal o dolor, consulta siempre con tu médico. Adoptar hábitos saludables, como una dieta equilibrada y ejercicio regular, también contribuye a mantener la salud vaginal y prevenir problemas a largo plazo. Recuerda: la higiene adecuada es tu mejor aliada para sentirte cómoda y segura en cada etapa de tu vida.
Las dudas que todas tenemos (resueltas sin rodeos)
Es natural tener dudas sobre el flujo vaginal y la salud íntima, especialmente durante la adolescencia o en momentos de cambios hormonales. Aquí respondemos a las preguntas más comunes para ayudarte a entender mejor tu cuerpo y cuidar tu salud:
¿Qué es el flujo vaginal? El flujo es una secreción natural que ayuda a mantener la vagina limpia y protegida. Su cantidad y aspecto pueden variar según el ciclo menstrual, la edad y otros factores.
¿Por qué cambia el flujo durante el ciclo menstrual? Los niveles hormonales fluctúan a lo largo del ciclo, lo que provoca cambios en la cantidad, color y textura del flujo. Es normal que sea más abundante y elástico durante la ovulación y más espeso o escaso en otras etapas.
¿Cómo puedo mantener una buena higiene vaginal? Lava la zona con agua y, si lo deseas, un jabón suave sin perfumes. Usa ropa interior de algodón y evita prendas ajustadas o sintéticas. No realices duchas vaginales y cambia la ropa interior diariamente.
¿Qué son las infecciones vaginales y cómo puedo prevenirlas? Las infecciones, como la candidiasis o la vaginosis bacteriana, pueden causar cambios en el flujo, picazón o irritación. Para prevenirlas, mantén una buena higiene, evita productos perfumados y consulta a un médico si notas síntomas anormales.
¿Cuándo debo preocuparme por el flujo?Si el flujo tiene mal olor, cambia de color de forma repentina, se acompaña de picazón, dolor o sangrado fuera del ciclo, consulta a un profesional de la salud.
Recuerda: cada cuerpo es diferente y conocer tus propios cambios es la mejor forma de proteger tu salud.
Fuentes confiables para cuidar tu salud vaginal
Cuidar la salud vaginal es más fácil cuando tienes acceso a información confiable y apoyo. Existen numerosos recursos diseñados para mujeres y niñas en diferentes etapas y situaciones:
- Sitios web especializados: Plataformas como MedlinePlus y la Asociación Americana de Obstetricia y Ginecología ofrecen información actualizada sobre el ciclo menstrual, infecciones y problemas de salud vaginal.
- Aplicaciones móviles: Herramientas como Clue y Flo permiten registrar el ciclo menstrual, síntomas y cambios en el flujo, ayudando a identificar patrones y a anticipar variaciones normales o posibles problemas.
- Grupos de apoyo y foros en línea: Espacios donde mujeres y niñas pueden compartir experiencias, resolver dudas y encontrar acompañamiento en situaciones similares relacionadas con el ciclo, la salud o infecciones.
- Profesionales de la salud: Ginecólogos, matronas y enfermeras especializadas pueden orientar, diagnosticar y tratar cualquier problema relacionado con la salud vaginal, además de resolver dudas sobre higiene, cambios en el flujo o infecciones.
Aprovechar estos recursos te permitirá tomar decisiones informadas y sentirte acompañada en cada etapa de tu ciclo y tu vida.
Glosario sin tabúes para hablar claro de tu salud íntima
- Secreción vaginal: Fluido producido por las glándulas del cuello uterino y las paredes de la vagina, esencial para la protección, higiene y salud de la zona íntima.
- Vaginitis: Inflamación de la vagina y la vulva, que puede deberse a infecciones, irritación o cambios hormonales, y suele causar picazón, ardor o cambios en el flujo.
- Ciclo menstrual: Serie de cambios hormonales y físicos que ocurren en el cuerpo de la mujer cada mes, afectando la cantidad y el tipo de flujo vaginal.
- Menopausia: Etapa en la vida de la mujer en la que cesa la menstruación y la fertilidad, generalmente después de los 45 años, acompañada de cambios en la secreción vaginal y la salud íntima.
- Infecciones vaginales: Problemas causados por bacterias, hongos o virus, como la vaginosis bacteriana o la candidiasis, que alteran el flujo y pueden provocar irritación o inflamación.
- Higiene vaginal: Conjunto de prácticas para mantener la vagina y la vulva limpias y saludables, como el lavado regular con agua, el uso de ropa interior de algodón y la evitación de productos irritantes.
Conocer estos términos te ayudará a comprender mejor tu cuerpo y a identificar cualquier cambio que requiera atención médica.
¿Cuándo consultar? Tu cuerpo siempre da señales
No todo es candidiasis, y no todo se autodiagnostica. Si alguna vez notas que el flujo anormal persiste más de una semana, si la picazón y el ardor no te dejan en paz, si el dolor durante el sexo es muy fuerte o si aparece sangrado inesperado, consulta. Es especialmente importante que las niñas consulten a un profesional si presentan cambios en el flujo vaginal, ya que en ellas la vaginitis puede estar relacionada con el contacto de manos sucias en la zona genital. Las infecciones recurrentes pueden esconder otros problemas. Algunas veces el flujo amarillo puede ser señal de una ETS. Y si hay fiebre o dolor pélvico severo, no lo pienses: busca atención inmediata.
Salud vaginal: lo que pasa ahí abajo importa (mucho)
Tu salud vaginal es un espejo de tu bienestar general. El flujo te da pistas sobre lo que pasa adentro, tanto al principio del embarazo, cuando puede cambiar su apariencia, como en las etapas cercanas al parto, donde la expulsión del tapón mucoso puede indicar que el parto está próximo. Interpretarlo no es obsesionarse, es conocerse. La candidiasis y otros problemas son comunes; no tienen nada que ver con errores o descuidos. Con información y atención adecuada, se solucionan sin drama. Tener buenos hábitos de higiene, cuidar el área genital y elegir ropa cómoda, así como estar atenta a las señales de tu cuerpo, es más que suficiente. Recuerda que cada mujer es distinta, y lo que es normal para una, puede no serlo para otra.
Si algo te genera duda, consulta fuentes científicas o artículos académicos (ed) y acude a un profesional. Siempre será mejor prevenir que tratar.
Nota importante: Este artículo proporciona información educativa sobre salud vaginal basada en fuentes médicas confiables. No reemplaza el consejo profesional de tu médico. Consulta siempre a un profesional para el diagnóstico y tratamiento de cualquier condición médica.
Picor vulvar: cuando el bienestar íntimo se altera
Picor vulvar: qué lo causa, cómo identificarlo y cuándo consultar
El picor vulvar tiene muy buen timing: aparece en el metro, en una reunión, o justo cuando decides ponerte ropa ajustada. Interrumpe, incomoda y, sí, también desespera. No es casualidad que represente hasta el 20% de las consultas ginecológicas.
Aunque sigue siendo uno de esos temas que se comentan bajando la voz (si es que se comentan), el picor vulvar es más común de lo que parece y menos “culpa tuya” de lo que te han hecho creer.
¿Te pica? Puede ser por una candidiasis (hola, 75% de nosotras), una vaginosis bacteriana, la ropa interior que te prometía confort, pero solo da picor, o la resequedad íntima que trae la menopausia como regalo no solicitado.
Aquí te contamos lo que nadie explica bien: qué lo causa, cómo distinguirlo, y qué hacer cuando tu vulva empieza a sonar la alarma.
Vulva no es vagina (y hay que empezar por ahí)
Llamar a todo “la parte de abajo” es como decir que una copa de vino y un vaso de vinagre son lo mismo porque están en la misma estantería.
La vulva es la parte externa. La vagina, el canal interno. Y sí, esta distinción cambia todo: hay causas que solo afectan la piel vulvar (más frágil y reactiva), y otras que se originan dentro. Si te pica “fuera” y además tienes flujo raro, es muy probable que haya hongos de por medio. Si no, podríamos estar hablando de dermatitis, alergia o desequilibrio hormonal.

Ciclo picor–rascado: el loop que no perdona
El cerebro recibe la señal, tú rascas, la piel se irrita, rascas más. A eso le llamamos ciclo vicioso. Literal.
Y como si no fuera suficiente, muchas reaccionamos con lo primero que se nos ocurre: más jabón, más toallitas, más lavados. ¿Resultado? Más descontrol.
Este tipo de “autodefensa” sin estrategia puede desencadenar candidiasis o agravar una que ya estaba ahí en modo silencioso. El picor no es falta de limpieza: es un mensaje. Rascarlo solo lo pone en mayúsculas.
Las causas, sin adornos
Candidiasis: ¿Sabías que el 75% de las mujeres la tendrá al menos una vez? Y que un 5% la sufre de forma recurrente. Si el flujo se parece más a un queso fresco que a un flujo normal, probablemente estés lidiando con ella.
Vaginosis bacteriana: No es lo mismo que una infección por hongos. Aquí hay desequilibrio en la flora vaginal, y el síntoma estrella es un olor a “pescado” que nadie quiere y todas reconocemos.
Irritantes externos: Jabones, salvaslips perfumados, ropa sintética. A veces, hasta el detergente de tu lavadora. El perfume ahí abajo no es un plus: es un problema.
ITS: Algunas, como la tricomoniasis, se disfrazan de flujo espumoso. Otras vienen sin síntomas, pero con mucho potencial para arruinarte el día (o la salud íntima).
Menopausia: Cuando los estrógenos bajan, la piel íntima lo nota. Se reseca, se afina, y se irrita. A muchas les pica, les arde y, encima, no lo dicen. Pues decimos nosotras: pasa, y se puede tratar.
Cómo se siente el picor vulvar (más allá de “molesto”)
-
Hormigueo insistente que te hace pensar en cambiarte de ropa interior cada dos horas.
-
Flujo espeso, con textura de yogur, o espumoso con olor fuerte. No es normal, y lo sabes.
-
Ardor al orinar o durante el sexo (porque una vagina irritada no está para juegos).
-
Llagas, rojeces, grietas o sensación de quemazón. Y no, no es por el pantalón que te ajusta.
Cuándo ir al ginecólogo sin excusas
-
Si el picor no se va después de unos días con higiene básica.
-
Si notas sangre donde no debería haberla.
-
Si tienes fiebre, dolor pélvico o lesiones visibles.
-
Si probaste todo lo de la farmacia… y nada mejora.
El diagnóstico incluye examen físico, medición del pH vaginal y análisis del flujo. A veces es una biopsia, porque no todo es hongo ni alergia. Spoiler: automedicarte solo complica las cosas.
Tratamientos (de verdad)
No vamos a hablar de remedios “caseros” que solo aportan frustración. Hablemos de evidencia:
-
Probióticos específicos como los de Actifemme® Óptima restauran la microbiota vaginal con cepas que llegan vivas donde tienen que llegar. Ayudan a prevenir recurrencias y acompañan el tratamiento de infecciones.
-
Geles con pH alcalino como Actifemme® Íntimo Alcalino están diseñados para calmar el picor durante infecciones por hongos. Tienen árbol del té, hoja de olivo y un pH que desactiva a la Cándida. Sin jabón. Sin tonterías.
-
Y una rutina que respete tu flora, no que la ataque: nada de toallitas con perfume, ni ropa sintética 24/7. Tu vulva merece un trato mejor.
Cuidarte es entenderte
Tu vulva no necesita flores ni metáforas. Necesita que la escuches. Que sepas que el picor no es castigo ni descuido. Es información.
Romper el ciclo del picor empieza con dejar de normalizarlo. Y con actuar a tiempo. Porque cuando entiendes lo que pasa ahí abajo, no solo mejoras tu salud íntima. También recuperas el control. Y eso sí que se nota.
¿Sabías que…?
Un pH vaginal alterado (por debajo de 3,5 o por encima de 4,5) es como una alfombra roja para hongos y bacterias. La flora avisa. El picor es su forma de levantar la mano.
Retención de líquidos en la menopausia: cuando el cuerpo confunde falta de agua con exceso
Retención de líquidos en la menopausia: cuando el cuerpo confunde falta de agua con exceso
Durante la menopausia, muchas mujeres sienten que su cuerpo se vuelve un poco más “acuático”. Hinchazón, pesadez, anillos que aprietan… No estás imaginando cosas: cerca del 75 % de las mujeres entre los 45 y 55 años nota cómo el cuerpo empieza a retener líquidos.
Y lo más curioso es que, a veces, el culpable no es el exceso, sino la falta: la deshidratación. Cuando el cuerpo percibe que le falta agua, hace lo lógico (para él): la guarda. Resultado, esa sensación de volumen extra que llega sin invitación.
Todo empieza con una palabra que lo explica casi todo: hormonas.
La bajada de estrógenos y progesterona altera cómo el cuerpo gestiona los líquidos. El sistema linfático y los riñones —nuestros filtros naturales— se ralentizan, y eliminar el exceso se vuelve más difícil. Por eso la hinchazón puede empezar incluso antes de la menopausia, durante la perimenopausia, o repetirse en otros momentos de revolución hormonal como el embarazo o la regla.
A veces el contexto también ayuda poco: menos movimiento, más sal de la cuenta, menos agua de la necesaria… y el sobrepeso, que puede agravar el problema. En España, la menopausia llega en torno a los 51 años, y los hábitos —sí, esos pequeños detalles del día a día— pueden marcar la diferencia entre sentirse ligera o notar el cuerpo “a medio fluir”.
La buena noticia: esto no tiene por qué quedarse así. Con una alimentación equilibrada, buena hidratación, diagnóstico médico y algunos ajustes sostenibles, es posible recuperar la ligereza y el bienestar. Porque el cuerpo cambia, pero sigue sabiendo encontrar su punto de equilibrio.
¿Qué es la retención de líquidos en la menopausia?
Cuando hablamos de retención de líquidos en la menopausia, nos referimos a la acumulación excesiva de agua en diferentes partes del cuerpo, como las piernas, los tobillos o incluso la cara. Este líquido se queda “atrapado” entre las células porque el cuerpo no lo elimina correctamente, lo que causa hinchazón y molestias. Parte de este líquido atrapado es linfa, que normalmente debería ser drenada por el sistema linfático. El edema es la manifestación visible de esta acumulación, y los edemas pueden presentarse en distintas zonas, siendo signos claros de retención de líquidos.
Principales señales para identificarla
Las señales más comunes son:
- Hinchazón en piernas, tobillos y párpados
- Sensación constante de pesadez
- Subida de peso sin cambios en dieta o ejercicio
- Piel brillante o tensa; este es un síntoma característico de la retención de líquidos. La presión sobre los capilares puede contribuir a estos cambios en la piel. Si presionas con el dedo, queda una marca que tarda en desaparecer, lo que puede indicar la presencia de edema.
A veces, esta hinchazón puede afectar toda una pierna o incluso todo el cuerpo. Es importante tener en cuenta que estos síntomas pueden variar entre personas y que en algunos casos pueden indicar un edema más severo, por lo que se recomienda consultar a un médico si aparecen.

Por qué los cambios hormonales influyen
Durante la menopausia bajan los estrógenos, que regulan el equilibrio de agua y sal en el cuerpo. Al bajar, los riñones y el sistema linfático no funcionan igual y se dificulta eliminar el exceso de líquido. La progesterona, otra hormona importante, también baja y esto hace que el cuerpo retenga más sodio, y con él, más agua. Cambios hormonales similares ocurren durante la menstruación y el embarazo, y estos también pueden provocar retención de líquidos.
Además, estas hormonas ayudan a mantener la elasticidad de los vasos sanguíneos. Cuando bajan, los vasos se vuelven menos flexibles y la circulación se complica, lo que también facilita que el agua se acumule en los tejidos. La insuficiencia en el funcionamiento de los vasos sanguíneos puede contribuir a la acumulación de líquidos.
¿Cuánto suele durar la retención?
Suele empezar en la perimenopausia y puede continuar varios años después de la menopausia. Los síntomas suelen empeorar en verano por el calor, ya que los vasos sanguíneos se dilatan y el líquido se acumula más fácilmente.
Factores como la dieta, el ejercicio y el estilo de vida hacen que dure más o menos, y que los síntomas sean más o menos intensos. En algunos casos, la retención de líquidos puede prolongarse dependiendo de la persona y de cada caso particular. Aunque no es una enfermedad grave, puede afectar mucho la calidad de vida.
Principales causas de la retención de líquidos
En esta etapa suceden varios cambios en el cuerpo que favorecen que se acumule líquido. Conocerlos te ayudará a entender qué ocurre y cómo mejorar. A continuación, te presentamos las razones más frecuentes de la retención de líquidos en la menopausia, ya que algunos factores como los cambios hormonales, el sedentarismo o la alimentación pueden influir en su aparición. Además, es importante tener en cuenta que algunas enfermedades, como trastornos cardíacos, renales o hepáticos, pueden ser la causa subyacente de este problema.
Menor producción de estrógenos y progesterona
Los estrógenos y el control del agua
Los estrógenos ayudan a que los riñones eliminen el sodio y el agua que el cuerpo no necesita. Cuando hay insuficiencia de estrógenos, el organismo retiene más líquido, sobre todo en piernas, abdomen y cara.
La progesterona y su efecto diurético
La progesterona ayuda a eliminar el sodio a través de la orina. Al bajar, el cuerpo retiene más sal y agua, causando hinchazón y sensación de peso. La retención de líquidos puede ser un síntoma de la disminución de esta hormona.
Problemas en la circulación y el sistema linfático
Vasos menos elásticos
Con la edad y los cambios hormonales, las venas pierden elasticidad y la sangre tarda más en volver al corazón, lo que favorece que el líquido se quede estancado en piernas y tobillos. Esta pérdida de elasticidad también afecta el tejido circundante, facilitando la acumulación de líquidos en la zona.
Menor drenaje de líquidos
El sistema linfático elimina el líquido sobrante y las toxinas; cuando funciona peor, el agua no sale bien, generando inflamación y pesadez. Esta acumulación de líquidos puede manifestarse como edema, que es la hinchazón causada por el exceso de líquido en los tejidos.
Cambios en la microbiota intestinal
Cambio en las bacterias del intestino
Los estrógenos influyen en las bacterias del intestino. Al bajar, cambian las bacterias, provocando inflamación y dificultando eliminar líquidos y toxinas. Además, algunos cambios específicos en la microbiota pueden aumentar la retención de líquidos.
Menos “estrógenos reciclados”
Con menos bacterias que reactivan estrógenos, se acumulan problemas como la retención, inflamación y aumento de peso, siendo la retención de líquidos un síntoma que puede indicar estos desequilibrios.
Estilo de vida y alimentación
Sedentarismo
Pasar mucho tiempo sentada o de pie sin moverse dificulta el retorno de líquidos desde las piernas, causando hinchazón. Además, el sedentarismo puede contribuir al aumento de volumen corporal debido a la acumulación de líquidos.
Exceso de sal
Los alimentos procesados y productos en conserva suelen tener una gran cantidad de sal, lo que hace que el cuerpo retenga agua para equilibrar. Es importante identificar las principales fuentes de sodio en la dieta y reducir la cantidad de sal que consumimos, eligiendo productos con bajo contenido de sodio. Se recomienda evitar alimentos en conserva y conservas, así como otros productos procesados, para ayudar a prevenir la retención de líquidos.
Poca hidratación
Beber poca agua lleva al cuerpo a conservar líquido, empeorando la retención. Esto ocurre porque el organismo retiene líquidos como mecanismo de defensa ante la deshidratación, acumulando agua para protegerse cuando percibe una ingesta insuficiente.
Síntomas más comunes y cómo reconocerlos
- Hinchazón localizada (piernas, tobillos, abdomen)
- Aumento de peso inexplicado
- Sensación de piernas pesadas y cansadas
- Piel tensa, brillante con máximo significado del signo “fóvea” (huella temporal al presionar la piel)
- Mayor visibilidad de celulitis o “piel de naranja”
El edema es un síntoma frecuente de la retención de líquidos y puede presentarse de diferentes formas, afectando a algunas personas en distintas partes del cuerpo. En algunos casos, los edemas pueden ser más notorios y variar según la causa subyacente.
Soluciones efectivas para aliviar la retención
Existen diferentes tratamientos y consejos que pueden ayudar a aliviar la retención de líquidos, y es fundamental elegir el tratamiento adecuado según las causas y características de cada persona. Para mejorar esta sensación, es necesario actuar en varios frentes, manteniendo la presencia de hábitos saludables como una alimentación equilibrada, ejercicio regular y masajes específicos. Recuerda que cada solución debe adaptarse a la persona y sus necesidades individuales para potenciar los beneficios del tratamiento. Es importante advertir que, si la retención de líquidos no se trata adecuadamente, existe el riesgo de complicaciones graves como infecciones, úlceras o enfermedades cardiovasculares, por lo que siempre se recomienda consultar a un médico.
Si deseas más información sobre hábitos saludables, plantas medicinales y circulación, te invitamos a consultar nuestra sección dedicada a estos temas. Además, algunos productos naturales contienen ingredientes activos como la vitamina P, que ayudan a mejorar la circulación, fortalecer las paredes capilares y reducir la sensación de pesadez en las piernas, contribuyendo al bienestar vascular.
Ejercicio regular que combine cardio y fuerza
Mejora la circulación
El movimiento diario, como caminar o nadar, ayuda a que la sangre y la linfa circulen mejor, eliminando el exceso de líquido. Además, el ejercicio favorece la oxigenación y el drenaje de líquidos en el tejido subcutáneo, lo que contribuye a una mejor salud circulatoria. El entrenamiento con pesas ayuda a mantener los músculos que actúan como una bomba natural.
Actividades recomendadas
Yoga, pilates, bailar, pedalear son opciones que, además de activar la circulación, reducen estrés.
Cuánto ejercicio hacer
Se recomienda moverse 3 a 4 veces por semana, 45 a 60 minutos cada vez. Algunos especialistas sugieren ajustar la frecuencia del ejercicio según las necesidades individuales de cada persona.
Controlar la sal y consumir alimentos diuréticos
Menos sal, mejor bienestar
Reducir la sal y evitar comidas procesadas, embutidos y productos en conserva es vital para evitar la acumulación de líquidos. Es recomendable disminuir la cantidad de sal añadida a las comidas y optar por productos con bajo contenido de sodio. Además, es importante identificar las principales fuentes de sodio en la dieta, como las conservas y otros alimentos procesados, y preferir alimentos frescos para reducir la retención de líquidos.
Alimentos que ayudan
Pepino, sandía, espárragos, alcachofas, tomate y otros con potasio facilitan la eliminación de líquido. Además, los pescados son una excelente opción saludable, ya que aportan vitaminas y ayudan a mantener una dieta equilibrada. Es importante elegir alimentos bajos en grasas y grasa para favorecer la circulación y el control de peso.
El poder del potasio
El potasio contrarresta el sodio; por eso, frutas y verduras ricas en potasio son fundamentales. Las principales fuentes de potasio en la dieta incluyen plátanos, espinacas, patatas, aguacates y legumbres.
Infusiones que favorecen la eliminación de líquidos
Cola de caballo
Esta planta aumenta la producción de orina y mejora la eliminación de líquidos. La cola de caballo es uno de los productos naturales más utilizados para este fin.
Té verde
Tiene propiedades antioxidantes y diuréticas suaves que limpian el organismo. El té verde es un producto natural ampliamente recomendado por sus propiedades diuréticas, formando parte de los productos utilizados para ayudar a combatir la retención de líquidos.
Otras opciones
Diente de león, abedul y vid roja también ayudan a eliminar líquidos y mejorar la circulación. Estos productos naturales son recomendados para la eliminación de líquidos y pueden complementar el tratamiento de la retención.
Uso recomendado
Consumir de forma moderada, con descansos para no sobrecargar los riñones.
Terapias como la presoterapia y masajes linfáticos
Cómo funciona la presoterapia
Es un método que usa presión de aire para estimular el drenaje linfático y la circulación, reduciendo la hinchazón. Este tratamiento actúa a nivel profundo sobre el tejido subcutáneo, ayudando a mejorar la salud integral y a aliviar condiciones como la retención de líquidos.
Ventajas para la menopausia
Alivia la sensación de pesadez, ayuda con la celulitis y mejora la circulación. Además, la presoterapia contribuye a reducir el volumen en zonas localizadas del cuerpo, como abdomen, piernas o glúteos.
Masajes linfáticos
Movimientos suaves que favorecen la eliminación de líquidos y alivian la inflamación. El masaje linfático debe adaptarse a cada persona, considerando sus necesidades individuales, y actúa en diferentes niveles del tejido para potenciar sus beneficios.
Medicamentos y tratamientos complementarios
Plantas medicinales para mejorar la circulación
El ginkgo, rusco, castaño de indias y centella asiática son útiles para fortalecer los vasos sanguíneos y mejorar el drenaje. Estos productos naturales se recomiendan como productos efectivos para mejorar la circulación y aliviar la retención de líquidos.
Medicamentos diuréticos
En casos severos, se pueden usar diuréticos bajo control médico como tratamiento para eliminar líquidos. Es importante que un profesional supervise su uso para evitar desequilibrios.
Actifemme® Menescor: un aliado integral para diferentes dimensiones de la menopausia
La menopausia no se vive solo desde los síntomas visibles: también involucra cambios que afectan la energía, el ánimo, los huesos, el corazón y la mente. En esta etapa, apostar por un enfoque global marca la diferencia. Actifemme® Menescor está formulado para acompañarte en todas las fases de la menopausia, desde la perimenopausia hasta la posmenopausia, actuando en distintas dimensiones del bienestar femenino. Su combinación de Resveratrol Veri-té® de alta pureza y Vitamina D₃ ha demostrado beneficios en estudios clínicos, ayudando a reducir sofocos, mejorar la función cognitiva, aliviar el malestar articular y muscular, y cuidar la salud ósea y cardiovascular. Su formato bucodispersable con sabor a limón facilita la toma diaria y es apto para mujeres con diabetes, celiaquía o intolerancia a la lactosa, lo que lo convierte en un aliado práctico, seguro y fácil de integrar en la rutina.
Un recordatorio importante: la menopausia no es una etapa para resistir en silencio, sino para vivir con información, acompañamiento y apoyo especializado. Contar con opciones basadas en evidencia científica, como Actifemme® Menescor puede ayudarte a recuperar la vitalidad y el equilibrio desde dentro.
Conclusión
La retención de líquidos es uno de esos efectos secundarios frecuentes de la menopausia, pero no tiene por qué convertirse en un peso extra —ni físico ni mental. La buena noticia es que hay muchas formas de suavizarla, y todas empiezan por lo mismo: escuchar al cuerpo y darle lo que necesita.
Cada mujer tiene su propia ecuación. Para algunas, moverse más marca la diferencia; para otras, ajustar la alimentación, hidratarse bien o incorporar infusiones naturales puede ser suficiente. También existen terapias de drenaje o tratamientos médicos personalizados que ayudan a recuperar esa sensación de ligereza que parecía olvidada.
Lo importante no es hacer todo a la vez, sino encontrar el equilibrio que funcione para ti: un ritmo sostenible, acompañado de buenos hábitos, revisiones médicas y un poco de paciencia.
Porque la menopausia no viene a restar bienestar, sino a invitarte a cuidar de otra forma.
Tu zona íntima tiene su propio clima… y el pH vaginal es quien maneja el termostato
Tu zona íntima tiene su propio clima… y el pH vaginal es quien maneja el termostato
El pH vaginal no suele ser tema de conversación, pero debería. Detrás de ese número —que parece sacado de un laboratorio— se esconde parte del equilibrio que protege tu zona íntima, previene infecciones y acompaña tu bienestar diario.
En esta guía te contamos cómo funciona ese sistema de defensa tan pequeño como sofisticado, y cómo mantenerlo en su punto justo sin necesidad de complicarse ni obsesionarse.
¿Qué es el pH vaginal? Una comprensión profunda pero sencilla
El pH vaginal mide cuán ácido o alcalino es el ambiente interno. En la escala de 0 a 14, el 7 es neutro (como el agua). Menos de 7: terreno ácido. Más de 7: alcalino. En condiciones normales, el pH de una mujer en edad fértil oscila entre 3.8 y 4.5. Puede parecer poco, pero ese margen minúsculo es lo que mantiene todo en orden. Esa acidez es el idioma natural del cuerpo: el resultado de un ecosistema de bacterias, hormonas y mucosa trabajando al unísono. No hay casualidad, hay ingeniería biológica.
El origen de la acidez vaginal
Esa acidez viene de una alianza silenciosa entre tus bacterias y tus hormonas. El 90 % de las bacterias que habitan una vagina sana son Lactobacillus, y lejos de ser un enemigo microscópico, son el equipo de seguridad del cuerpo. Las especies más habituales —L. crispatus, L. iners, L. gasseri y L. jensenii— se alimentan del glucógeno que las células del epitelio vaginal almacenan gracias al estrógeno.
El proceso es digno de un laboratorio: la enzima α-amilasa descompone ese glucógeno en maltosa y maltotriosa, que los lactobacilos fermentan en ácido láctico. Resultado: un pH perfecto para ti, pero hostil para casi cualquier patógeno.
Y como si fuera poco, estos lactobacilos también producen peróxido de hidrógeno (H₂O₂) y bacteriocinas, su propio kit antibacteriano natural. Tres defensas que trabajan en equipo para mantener el equilibrio sin que tú tengas que mover un dedo.
Variaciones del pH según la edad
El pH vaginal no es constante a lo largo de la vida de una mujer:
-
Prepuberal: pH más alto (>4.5), con predominio de bacterias anaerobias y menos lactobacilos
-
Edad reproductiva: pH 3.8-4.5, con dominancia de Lactobacillus
-
Perimenopausia y postmenopausia: pH puede aumentar por encima de 4.5 e incluso alcanzar 5-6, debido a la disminución de estrógeno que reduce el glucógeno vaginal y, consecuentemente, los lactobacilos
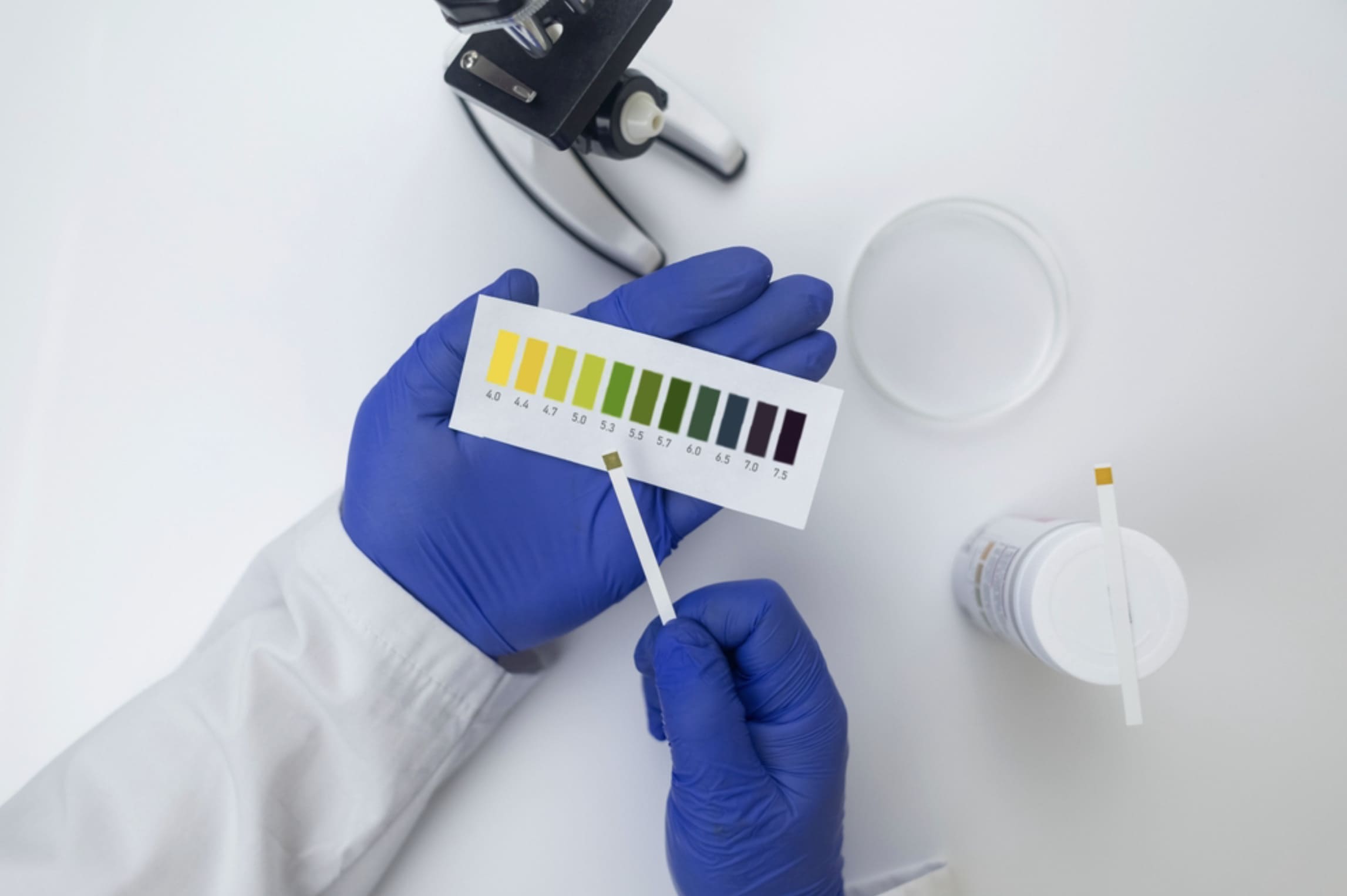
La importancia del pH vaginal: Funciones críticas para la salud
1. Protección contra infecciones vaginales: El escudo natural
El pH vaginal funciona como una contraseña biológica: si alguien cambia los números, el sistema se desajusta.
Protección contra la vaginosis bacteriana (VB):
La vaginosis bacteriana es la infección vaginal más común en Estados Unidos, y está íntimamente relacionada con el pH vaginal. Cuando el pH se eleva por encima de 4.5, se crea un ambiente propicio para el crecimiento de bacterias anaerobias asociadas con VB, incluyendo Gardnerella vaginalis (que puede representar hasta el 29% de las bacterias en mujeres con VB), Prevotella (13%), Atopobium vaginae, Megasphaera, y bacterias asociadas a VB como BVAB1 y BVAB2.
Los síntomas característicos de la VB incluyen un olor vaginal "a pescado", flujo grisáceo o blanco homogéneo, y malestar pélvico. Un pH vaginal superior a 4.5 es uno de los criterios diagnósticos principales.
Protección contra infecciones por hongos:
Las infecciones por Candida son un clásico recurrente, pero con un giro curioso: el pH vaginal suele mantenerse normal (menor de 4.5).
Lo que falla no es el número, sino el reparto interno de bacterias. Cuando se descompensa, Candida albicans aprovecha el hueco y se multiplica.
El resultado: picor, ardor y ese flujo espeso tipo requesón que todas las ginecólogas reconocen a metros. Ocurre en un 75 % de las mujeres alguna vez en la vida. Así de común, así de molesto.
La condición de citólisis vaginal:
Una condición menos conocida llamada citolisis vaginal o "síndrome de sobrecrecimiento de lactobacilos" puede ocurrir cuando hay un exceso de Lactobacillus, causando un pH excesivamente bajo (≤3.8). Esto produce síntomas similares a las infecciones por levaduras, como picazón, ardor y flujo blanco, pero requiere un tratamiento completamente diferente.
2. Mantenimiento de la flora vaginal saludable: Un ecosistema complejo
La vagina alberga más de 200 especies bacterianas, constituyendo el segundo ecosistema bacteriano más diverso del cuerpo después del intestino. Este ecosistema se conoce como microbioma vaginal.
Composición de un microbioma saludable:
Investigadores han identificado diferentes tipos de comunidades vaginales, conocidas como Estados Comunitarios (Community State Types o CST). En mujeres sanas:
-
CST I: Dominado por L. crispatus
-
CST II: Dominado por L. gasseri
-
CST III: Dominado por L. iners
-
CST V: Dominado por L. jensenii
-
CST IV: Microbioma diverso con menor presencia de lactobacilos y mayor proporción de bacterias anaerobias
Aproximadamente el 73% de las mujeres tienen microbiomas dominados por Lactobacillus, mientras que el 27% presentan comunidades más diversas (CST IV). Es importante destacar que algunas mujeres sanas, particularmente de origen afrodescendiente y latinoamericano, pueden tener naturalmente un microbioma más diverso sin síntomas patológicos.
El papel protector del microbioma:
Un microbioma dominado por Lactobacillus produce menos citoquinas inflamatorias y ofrece mayor protección contra infecciones de transmisión sexual (ITS), VIH, y complicaciones del embarazo.
3. Fertilidad: El pH como factor crítico para la concepción
El pH vaginal ejerce una influencia directa sobre la capacidad reproductiva de una mujer.
El dilema del pH y los espermatozoides:
Existe una paradoja interesante: mientras que el ambiente vaginal naturalmente ácido (pH 3.8-4.5) protege contra infecciones, los espermatozoides requieren un ambiente más alcalino para sobrevivir y mantener su motilidad óptima.
Los espermatozoides prosperan en un pH entre 7.0 y 8.5. Cuando el pH vaginal cae por debajo de 6.0, la motilidad espermática disminuye significativamente. Un ambiente excesivamente ácido puede dañar las membranas de los espermatozoides y reducir drásticamente su viabilidad.
La solución natural del cuerpo:
El semen tiene un pH alcalino entre 7.2 y 8.0, lo que ayuda a neutralizar temporalmente la acidez vaginal y proteger a los espermatozoides durante su tránsito inicial. Además, durante la ovulación, el moco cervical se vuelve más alcalino (pH 7-12), creando un ambiente más favorable para la supervivencia espermática que puede durar hasta 48 horas.
Impacto del desequilibrio del pH:
Un pH vaginal constantemente elevado (>4.5), asociado con condiciones como VB, puede aumentar el riesgo de infertilidad, enfermedad inflamatoria pélvica, y transmisión de ITS. Por el contrario, un pH excesivamente bajo puede crear un ambiente hostil que impide la concepción exitosa.
4. Embarazo y parto: Protección para madre y bebé
Durante el embarazo, el pH vaginal adquiere una importancia aún mayor debido a su papel en la protección fetal y el desarrollo gestacional adecuado.
Adaptaciones durante el embarazo:
El embarazo induce cambios significativos en el microbioma vaginal:
-
Aumento de estrógeno:Los niveles elevados de estrógeno durante el embarazo incrementan el depósito de glucógeno en el epitelio vaginal, lo que favorece el crecimiento de lactobacilos
-
Mayor estabilidad: El microbioma vaginal se vuelve más estable durante el embarazo, con menor variabilidad en la composición bacteriana
-
pH reducido: Muchas mujeres experimentan una disminución del pH al inicio del embarazo debido al aumento de lactobacilos
Protección contra complicaciones:
Un pH vaginal saludable durante el embarazo protege contra:
-
Parto prematuro: Un pH vaginal superior a 5.0 se ha asociado con un riesgo tres veces mayor de trabajo de parto prematuro. Los estudios muestran que el tamizaje regular del pH vaginal puede reducir significativamente los nacimientos prematuros antes de las 37 semanas y los nacimientos extremadamente prematuros antes de las 32 semanas.
-
Bajo peso al nacer: El pH vaginal alterado se asocia con mayor riesgo de bebés con peso inferior a 2500g
-
Ruptura prematura de membranas: El desequilibrio del microbioma puede debilitar las membranas amnióticas
-
Infecciones ascendentes: Un pH elevado permite que bacterias patógenas asciendan al útero, potencialmente infectando al feto
Influencia en el trabajo de parto:
Investigaciones recientes sugieren que el pH vaginal puede influir en la eficacia de la maduración cervical durante la inducción del parto. Mujeres con pH vaginal ≤4.5 experimentan una maduración cervical más rápida, menor tiempo hasta el parto activo, y mayor probabilidad de parto vaginal en comparación con aquellas con pH >4.5.
Tamizaje durante el embarazo:
Dada la importancia del pH vaginal en los resultados del embarazo, algunos expertos recomiendan el tamizaje regular del pH vaginal durante el control prenatal, especialmente en mujeres con factores de riesgo de parto prematuro.
Factores que pueden alterar el pH vaginal: Disruptores del equilibrio
Múltiples factores internos y externos pueden perturbar el delicado equilibrio del pH vaginal.
1. Uso de antibióticos: El arma de doble filo
Los antibióticos, aunque esenciales para tratar infecciones bacterianas, pueden tener efectos colaterales no deseados en el microbioma vaginal.
Mecanismo de disrupción:
Los antibióticos sistémicos no discriminan entre bacterias "buenas" y "malas". Cuando se toman antibióticos orales para tratar infecciones en otras partes del cuerpo, también pueden eliminar o reducir significativamente las poblaciones de Lactobacillus en la vagina. Esta pérdida de lactobacilos beneficiosos puede:
-
Elevar el pH vaginal por encima de 4.5
-
Crear un ambiente propicio para el sobrecrecimiento de levaduras (Candida)
-
Permitir la proliferación de bacterias anaerobias asociadas con VB
Estrategias de mitigación:
Para minimizar el impacto de los antibióticos en la flora vaginal:
-
Tomar probióticos que contengan cepas de Lactobacillus (especialmente L. rhamnosus GR-1 y L. reuteri RC-14) durante y después del tratamiento antibiótico.
-
Completar el curso completo de antibióticos según lo prescrito.
-
Consultar con el médico sobre opciones de tratamiento que minimicen el impacto en la flora vaginal.
2. Cambios hormonales: Los reguladores maestros del ecosistema vaginal
Las hormonas, particularmente el estrógeno y la progesterona, ejercen una influencia profunda sobre el pH vaginal a lo largo del ciclo de vida de una mujer.
Durante el ciclo menstrual:
El pH vaginal fluctúa naturalmente durante el ciclo menstrual:
-
Fase folicular: El pH tiende a ser más bajo debido a los niveles crecientes de estrógeno que estimulan la producción de glucógeno
-
Ovulación: El moco cervical se vuelve más alcalino para favorecer la supervivencia espermática
-
Fase lútea:Los niveles elevados de progesterona pueden alterar ligeramente la composición del microbioma, potencialmente aumentando el pH
-
Menstruación: La sangre menstrual tiene un pH neutro de aproximadamente 7.2-7.4, lo que eleva temporalmente el pH vaginal. Este cambio puede permitir un aumento temporal de bacterias anaerobias
Durante el embarazo:
El embarazo generalmente estabiliza el microbioma vaginal y puede reducir el pH debido al aumento sostenido de estrógeno.
Durante la menopausia:
La menopausia representa un cambio dramático en el ambiente vaginal:
-
La disminución de estrógeno reduce el glucógeno en el epitelio vaginal
-
Los niveles de Lactobacillus disminuyen significativamente
-
El pH vaginal puede aumentar por encima de 5.0 o incluso 6.0
-
Aumenta el riesgo de atrofia vaginal, sequedad e infecciones
La terapia de reemplazo hormonal con estrógeno puede ayudar a restaurar el pH vaginal normal y aumentar las poblaciones de Lactobacillus.
3. Higiene inadecuada: Menos es más
Paradójicamente, los intentos excesivos de "limpiar" la vagina pueden alterar significativamente su equilibrio natural.
El problema con las duchas vaginales:
Las duchas vaginales implican introducir soluciones líquidas (típicamente agua con vinagre o productos comerciales) en el canal vaginal. A pesar de que aproximadamente el 20% de las mujeres estadounidenses entre 15 y 44 años practican duchas vaginales, esta práctica conlleva riesgos significativos:
-
Alteración del pH vaginal: Las duchas vaginales pueden elevar drásticamente el pH vaginal, eliminando el ambiente ácido protector
-
Eliminación de bacterias beneficiosas: Las duchas eliminan mecánica y químicamente los lactobacilos protectores
-
Mayor riesgo de infecciones:Las mujeres que practican duchas vaginales tienen 5 veces más probabilidades de desarrollar VB, y también presentan mayor riesgo de enfermedad inflamatoria pélvica (73% mayor riesgo), infecciones de transmisión sexual, y candidiasis recurrente.
-
Complicaciones del embarazo: Las duchas vaginales se asocian con mayor riesgo de embarazo ectópico (76% mayor riesgo), parto prematuro, y bajo peso al nacer
La capacidad de autolimpieza de la vagina:
La vagina es un órgano autolimpiante. El flujo vaginal natural, compuesto de células descamadas, bacterias beneficiosas y moco vaginal, es el mecanismo de limpieza del cuerpo. Este flujo naturalmente expulsa patógenos y células muertas hacia el exterior.
Productos de higiene inadecuados:
Otros productos que pueden alterar el pH vaginal incluyen:
-
Jabones perfumados o fuertemente alcalinos
-
Toallitas femeninas con químicos irritantes
-
Desodorantes vaginales
-
Espermicidas con nonoxinol-9 pueden irritar la vagina
Recomendaciones de higiene adecuada:
-
Lavar solo la vulva (parte externa) con agua tibia
-
Si se usa jabón, debe ser suave, sin fragancia, y solo en la vulva externa
-
Nunca introducir jabón o productos de limpieza dentro de la vagina
-
Secar suavemente después del lavado
4. Actividad sexual: Impacto temporal pero significativo
La actividad sexual puede afectar temporalmente el pH vaginal de varias maneras.
Efecto del semen:
El semen tiene un pH alcalino de 7.2-8.0, significativamente más alto que el pH vaginal normal. Cuando el semen entra en contacto con el ambiente vaginal:
-
Neutraliza temporalmente la acidez vaginal
-
Crea un ambiente menos ácido que puede favorecer a ciertas bacterias anaerobias
-
Puede desencadenar un episodio de VB, especialmente con exposición repetida
Sin embargo, el cuerpo normalmente restaura el pH vaginal normal dentro de pocas horas después del coito. La exposición repetida al semen puede hacer más difícil que el ambiente vaginal se recupere completamente.
Introducción de nuevos microorganismos:
El contacto sexual puede introducir bacterias de la piel, boca, o área genital de la pareja. Esto puede alterar temporalmente el equilibrio microbiano vaginal.
Irritación mecánica:
La fricción durante el sexo puede causar microtraumas en el tejido vaginal, haciéndolo más susceptible a infecciones.
Prevención del desequilibrio:
Para minimizar el impacto de la actividad sexual en el pH vaginal:
-
Usar condones para prevenir que el semen alcalinice el ambiente vaginal
-
Los condones también protegen contra ITS, que pueden alterar el pH y la flora vaginal
-
Orinar después del sexo para eliminar bacterias de la uretra
-
Evitar duchas vaginales después del sexo
Cómo mantener un pH vaginal saludable: Estrategias prácticas basadas en evidencia
Mantener un pH vaginal equilibrado requiere un enfoque holístico que combine buenas prácticas de higiene, nutrición adecuada, y estilo de vida saludable.
1. Evitar duchas vaginales: Respetar la naturaleza autolimpiante de la vagina
Como se explicó anteriormente, las duchas vaginales son perjudiciales y deben evitarse por completo. La vagina se limpia naturalmente mediante el flujo vaginal. Solo se debe lavar la vulva externa con agua tibia o un jabón suave sin fragancia.
2. Usar ropa interior de algodón: Promover la respirabilidad
La elección del tejido de la ropa interior tiene un impacto directo en la salud vaginal.
Beneficios del algodón:
-
Transpirabilidad: El algodón permite la circulación de aire, reduciendo la acumulación de calor y humedad
-
Absorción de humedad: El algodón absorbe naturalmente la humedad, manteniendo el área seca
-
Hipoalergénico: El algodón 100% es menos probable que cause irritación o reacciones alérgicas
-
Prevención de infecciones: Al mantener el área seca y ventilada, el algodón reduce el riesgo de sobrecrecimiento de levaduras y bacterias
Evitar materiales sintéticos:
Los materiales sintéticos como nylon, poliéster y spandex pueden atrapar calor y humedad, creando un ambiente propicio para infecciones. Si bien ocasionalmente está bien usar ropa interior sintética, el algodón debe ser la elección para uso diario.
Consideraciones adicionales:
-
Cambiar la ropa interior diariamente
-
Evitar usar ropa interior muy ajustada
-
Considerar algodón orgánico si tiene piel sensible
3. Practicar sexo seguro: Protección multifacética
El sexo seguro no solo previene ITS, sino que también ayuda a mantener el equilibrio del pH vaginal.
Uso de condones:
-
Los condones evitan que el semen alcalino altere el pH vaginal
-
Proporcionan protección altamente efectiva contra ITS (VIH, gonorrea, clamidia, sífilis) cuando se usan correcta y consistentemente
-
Los condones de látex, polisopreno y poliuretano son los más efectivos
-
Los condones femeninos (internos) también son efectivos, aunque ligeramente menos que los masculinos
Prácticas adicionales de sexo seguro:
-
Orinar después del sexo para eliminar bacterias
-
Limpiarse suavemente con agua tibia después del sexo
-
Discutir historial sexual e ITS con nuevas parejas
-
Efectuarse pruebas regulares de ITS
-
Nunca ducharse después del sexo, ya que no previene embarazo o ITS y puede propagar infecciones
4. Limitar el uso de antibióticos: Uso prudente
Cuando sea necesario tomar antibióticos:
-
Tomar solo cuando estén médicamente indicados y recetados por un profesional de salud
-
Completar el curso completo según las indicaciones
-
Considerar suplementos probióticos durante y después del tratamiento para ayudar a restaurar la flora vaginal
-
Informar al médico sobre cualquier síntoma vaginal que se desarrolle durante el tratamiento antibiótico
5. Mantener un equilibrio hormonal: Manejo a lo largo de la vida
Durante la edad reproductiva:
-
Mantener un ciclo menstrual regular mediante estilo de vida saludable
-
Discutir con el médico cualquier irregularidad menstrual significativa
Durante la menopausia:
-
Consultar con el médico sobre terapia de reemplazo hormonal si se experimentan síntomas vaginales problemáticos (sequedad, pH elevado, infecciones recurrentes)
-
La terapia con estrógeno vaginal puede ayudar a restaurar el pH vaginal normal y las poblaciones de Lactobacillus
Durante el embarazo:
-
Mantener el control prenatal regular
-
Considerar pruebas de pH vaginal si hay factores de riesgo de parto prematuro
-
Informar inmediatamente cualquier síntoma vaginal inusual al obstetra
6. Dieta equilibrada: Nutrición para el microbioma
Una dieta rica en ciertos alimentos puede apoyar un microbioma vaginal saludable.
Alimentos probióticos:
Los probióticos son microorganismos vivos que confieren beneficios a la salud cuando se consumen en cantidades adecuadas.
Yogur y productos lácteos fermentados:
-
El yogur natural sin azúcar que contiene cultivos vivos de Lactobacillus acidophilus puede apoyar la salud vaginal
-
Buscar productos que indiquen específicamente "cultivos vivos y activos"
-
Evitar yogures con azúcares añadidos, ya que el azúcar puede promover el crecimiento de levaduras
-
Otras opciones incluyen kéfir, productos fermentados
Suplementos probióticos:
Algunos estudios sugieren que los probióticos orales que contienen cepas específicas pueden colonizar la vagina y mejorar el microbioma vaginal:
-
Lactobacillus rhamnosus GR-1 y L. reuteri RC-14 han mostrado beneficios en estudios clínicos
-
Estos probióticos pueden ser especialmente útiles para mujeres que sufren VB recurrente
Sin embargo, es importante notar que muchos probióticos comerciales contienen especies de Lactobacillus que normalmente habitan el intestino (L. acidophilus, L. rhamnosus) en lugar de las especies vaginales dominantes (L. crispatus, L. iners). La efectividad de los probióticos varía entre individuos.
Consideraciones dietéticas adicionales:
-
Mantener una dieta equilibrada rica en frutas, verduras y granos integrales
-
Mantenerse bien hidratada
-
Limitar el consumo excesivo de azúcar, que puede promover el crecimiento de levaduras
7. Geles Íntimos: Productos especializados para el cuidado vaginal
Los geles o lavados íntimos están diseñados específicamente para la zona genital externa y ofrecen ventajas sobre jabones regulares.
Características de productos íntimos de calidad:
-
pH balanceado: Formulados para mantener un pH similar al de la vagina (generalmente alrededor de 4.0-4.5)
-
Sin fragancia: Productos sin fragancias artificiales reducen el riesgo de irritación
-
Libres de sulfatos: Evitan surfactantes agresivos como lauril sulfato de sodio (SLS)
-
Hipoalergénicos: Formulados para minimizar reacciones alérgicas
-
Testados ginecológicamente: Productos que han pasado pruebas de seguridad
Ingredientes beneficiados:
Algunos productos íntimos contienen ingredientes que pueden apoyar el ambiente vaginal saludable:
-
Ácido láctico: Ayuda a mantener el pH ácido
-
Prebióticos (como lactitol): Pueden promover el crecimiento de lactobacilos beneficiosos
-
Aloe vera y manzanilla: Ingredientes calmantes que pueden reducir la irritación
Uso adecuado:
-
Aplicar solo en la vulva externa, nunca dentro del canal vaginal
-
Enjuagar completamente
-
Usar solo cuando sea necesario; el agua tibia sola es suficiente para muchas mujeres
Precaución importante:
Aunque los geles íntimos de calidad pueden ser útiles, no son estrictamente necesarios para todas las mujeres. La vagina es autolimpiante, y muchas mujeres pueden mantener una salud vaginal óptima simplemente lavando la vulva externa con agua tibia.
Pruebas de pH vaginal en casa: Monitoreo de la salud vaginal
Para las mujeres que desean monitorear su salud vaginal, las pruebas de pH en casa están disponibles y son relativamente simples de usar.
Cuándo considerar una prueba de pH:
-
Síntomas de infección vaginal (olor inusual, flujo anormal, picazón, ardor)
-
Infecciones vaginales recurrentes
-
Durante el embarazo, especialmente si hay factores de riesgo de parto prematuro
-
Después de tratamiento antibiótico
-
Para diferenciar entre diferentes tipos de infecciones vaginales
Cómo usar kits de prueba de pH en casa:
Los kits de prueba de pH vaginal típicamente incluyen hisopos o tiras de prueba y una tabla de colores:
-
Lavar las manos completamente
-
Insertar suavemente el hisopo o tira aproximadamente 1-2 pulgadas en la vagina
-
Mantener contra la pared vaginal durante 5 segundos
-
Retirar cuidadosamente sin tocar otras superficies
-
Comparar el cambio de color con la carta proporcionada
Interpretación de resultados:
-
pH 3.8-4.5: Rango normal saludable
-
pH >4.5: Puede indicar VB, tricomoniasis, o atrofia vaginal
-
pH <3.8: Puede sugerir citolisis vaginal (sobrecrecimiento de lactobacilos)
-
pH normal con síntomas: Puede indicar candidiasis (infección por levaduras), que típicamente ocurre con pH normal
Limitaciones importantes:
-
Las pruebas de pH son una herramienta de detección, no un diagnóstico definitivo
-
No pueden identificar el tipo específico de infección o patógeno
-
No detectan ITS como VIH, clamidia, gonorrea, herpes o VPH
-
Si los resultados son anormales o los síntomas persisten, es esencial consultar a un profesional de salud para evaluación y tratamiento adecuados
Factores que pueden afectar la precisión:
-
Contacto con sangre menstrual
-
Contacto reciente con semen
-
Uso reciente de duchas vaginales o productos vaginales
-
Contaminación con orina
Para obtener resultados más precisos, realice la prueba cuando no esté menstruando y espere al menos 24-48 horas después de la actividad sexual sin protección.
En caso de alteración del pH vaginal: Actifemme® Gel Íntimo Fisiológico y Actifemme Gel Íntimo Alcalino
Para situaciones en las que se experimenta una alteración en el pH vaginal, productos como Actifemme Gel Íntimo y Actifemme Gel Íntimo Alcalino pueden ofrecer alivio y restauración del ambiente natural de la zona íntima.
Actifemme® Gel Íntimo Fisiológico
Este producto está formulado para cuidar y mantener la zona íntima femenina, aportando componentes que ayudan a mantener el pH natural. Es adecuado para uso diario y puede ser especialmente útil en momentos en los que el equilibrio del pH vaginal está comprometido.
Actifemme® Gel Íntimo Alcalino
Este gel ha sido diseñado para situaciones donde un pH más alcalino es necesario para equilibrar el ambiente vaginal y evitar la proliferación de la candidiasis. Es útil, por ejemplo, cuando se ha diagnosticado una candidiasis o vaginosis bacteriana, donde el gel alcaliniza el pH para evitar una proliferación.
Conclusión
El pH vaginal no es un capricho biológico ni un concepto para memorizar en biología. Es el marcador más fiel de cómo está funcionando tu zona íntima. Mantenerlo entre 3.8 y 4.5 es mantener tu ecosistema interno en paz: con lactobacilos en su sitio, infecciones a raya, fertilidad estable y bienestar general.
Tu cuerpo ya sabe hacerlo, pero necesita que no le pongas obstáculos: evita duchas vaginales, elige ropa interior de algodón, usa productos con pH adaptado y recurre a probióticos o geles íntimos cuando sea necesario.
Y si algo cambia, medirlo en casa puede darte pistas, pero la interpretación —esa, siempre— déjasela a un profesional.
Entender cómo funciona tu pH no es obsesionarse, es escuchar a tu cuerpo en su propio idioma.
Candidiasis vaginal recurrente: el déjà vu que tu microbiota no pidió
Candidiasis vaginal recurrente: el déjà vu que tu microbiota no pidió
Si la candidiasis vaginal te suena demasiado familiar, no eres la única. Esta infección vaginal es una vieja conocida de muchas mujeres —aunque nadie la haya invitado. Su protagonista es la Candida albicans, un hongo tipo levadura que, en condiciones normales, vive sin hacer ruido dentro de la vagina.
El problema empieza cuando el equilibrio se rompe. Cambios hormonales o alteraciones en la microbiota vaginal (ese ecosistema microscópico que lo mantiene todo bajo control) le dan vía libre a la Candida para multiplicarse más de la cuenta. Y entonces llegan los síntomas.
Romper este ciclo implica entenderlo: no se trata solo de eliminar el hongo, sino de devolverle a tu flora su estabilidad natural.
En el equilibrio íntimo, los lactobacilos son las auténticas guardianas del orden. Estas bacterias beneficiosas mantienen la paz interior y vigilan que el pH se mantenga donde debe estar. Gracias a ellas, la Candida no pasa de ser una simple inquilina.
Pero cuando los lactobacilos pierden fuerza —por un tratamiento con antibióticos, un cambio hormonal o un desequilibrio en la microbiota—, el sistema se desajusta. Y la Candida, que siempre estuvo ahí, ve su oportunidad para reclamar protagonismo.
Se calcula que entre el 15 % y el 20 % de las mujeres no embarazadas, y entre el 20 % y el 40 % de las embarazadas, albergan Candida de forma natural. El problema aparece cuando deja de convivir… y empieza a invadir.
Las causas más frecuentes son conocidas: antibióticos, alteraciones hormonales o cambios en la microbiota vaginal. Pero para algunas mujeres, la historia se repite. Entre el 5 % y el 8 % de las adultas sufren vulvovaginitis candidiásica recurrente (VVCR): cuatro o más episodios al año. Un círculo vicioso que suele estar ligado a condiciones como la inmunosupresión o la diabetes.
Candidiasis vaginal: la invitada que aparece sin avisar
 La candidiasis vaginal es una de esas infecciones que muchas mujeres conocen de cerca. De hecho, afecta a la mayoría en algún momento de su vida. También llamada vulvovaginitis candidiásica, está causada por el crecimiento excesivo del hongo Candida albicans —un microorganismo que, en condiciones normales, vive en equilibrio dentro de la vagina, la piel y otras zonas del cuerpo.
La candidiasis vaginal es una de esas infecciones que muchas mujeres conocen de cerca. De hecho, afecta a la mayoría en algún momento de su vida. También llamada vulvovaginitis candidiásica, está causada por el crecimiento excesivo del hongo Candida albicans —un microorganismo que, en condiciones normales, vive en equilibrio dentro de la vagina, la piel y otras zonas del cuerpo.
Cuando ese equilibrio se rompe, la Candida deja de ser una vecina tranquila y pasa al ataque: picazón intensa, flujo blanco y espeso, escozor al orinar e inflamación en la zona íntima son las señales más comunes de que algo se ha salido de control.
El riesgo aumenta en determinados momentos —por ejemplo, en verano, cuando el calor y la humedad crean el ambiente perfecto para que el hongo prolifere. También influyen factores como la ropa interior ajustada o sintética, la falta de ventilación, el estrés, el uso de antibióticos o un sistema inmunitario debilitado. Aunque la candidiasis vaginal no se considera una infección de transmisión sexual (ITS), el contacto íntimo puede favorecer su aparición, sobre todo si ya existen condiciones predisponentes.
El tratamiento depende de la intensidad de los síntomas. Puede incluir cremas o supositorios antimicóticos aplicados directamente en la zona afectada, o medicación oral como el fluconazol en los casos más persistentes. Pero antes de iniciar cualquier tratamiento, es fundamental consultar con un profesional de la salud, ya que la candidiasis vaginalpuede confundirse fácilmente con otras infecciones como la vaginosis bacteriana o ciertas ITS.
En este artículo encontrarás todo lo que necesitas saber sobre la candidiasis vaginal: sus causas, síntomas, tratamientos y consejos prácticos para prevenirla. También exploraremos el papel del sistema inmunitario, el impacto del uso de antibióticos y la importancia de una higiene adecuada. Si quieres entender por qué aparece, cómo evitar que vuelva y qué pequeños cambios en tu rutina pueden marcar la diferencia, sigue leyendo.
Qué es la candidiasis recurrente y por qué vuelve
La candidiasis vaginal recurrente no es solo un problema de tener una infección aislada que se trata fácilmente. Para muchas mujeres, es un problema que vuelve y vuelve, causando molestias físicas y también afectando emocionalmente. Una de las razones de esta recurrencia es el exceso de crecimiento de la cándida, que ocurre cuando se rompe el equilibrio natural del organismo. Durante estos episodios, los síntomas como picazón, ardor y flujo vaginal pueden empeorar antes del período menstrual y después de las relaciones sexuales, siguiendo un patrón frustrante que puede durar mucho tiempo. El picor es uno de los síntomas más molestos, y el tratamiento busca aliviarlo de manera efectiva para mejorar la calidad de vida de las pacientes.
Esto hace que el tratamiento sea más complicado que en un episodio puntual, por lo que es fundamental considerar un tratamiento de la candidiasis adaptado a los casos recurrentes.
Cuántos episodios se consideran VVCR
Se habla de candidiasis vaginal recurrente cuando una mujer tiene cuatro o más episodios confirmados durante 12 meses. Estudios muestran que aproximadamente el 9% de las mujeres pueden presentar esta condición en algún momento. La mayoría de estas mujeres tienen buena salud general y no tienen problemas inmunológicos evidentes, pero sí experimentan molestias persistentes que pueden durar desde uno hasta cinco años o más. Es importante tener en cuenta la opinión de un profesional de la salud para llevar la cuenta precisa de los episodios y recibir el tratamiento adecuado.
Impacto en la vida diaria
La candidiasis vaginal recurrente no solo causa síntomas físicos molestos como picazón intensa, picores, quemazón, enrojecimiento y dolor al tener relaciones sexuales, sino que también afecta la calidad de vida. Puede generar ansiedad, pérdida de confianza, problemas en las relaciones personales y dificultades en el trabajo. Muchas mujeres se sienten frustradas al buscar ayuda médica sin encontrar soluciones definitivas. La condición, aunque menos intensa que un episodio agudo, provoca un malestar constante que afecta el bienestar general y las relaciones de pareja.
Factores que provocan que regrese la candidiasis vaginal
El motivo por el que la candidiasis vaginal vuelve una y otra vez es por varias razones que actúan juntas. Un factor clave es el desequilibrio de la microbiota vaginal, que es el conjunto de bacterias y hongos que viven en la vagina. Cuando las bacterias buenas, como las del género Lactobacillus, disminuyen, el hongo Candida puede crecer sin control. Este desequilibrio puede ser causado por duchas vaginales, estrés, tabaquismo y el uso frecuente de antibióticos, que eliminan las bacterias beneficiosas pero no los hongos. El contacto sexual o el contacto con superficies húmedas puede favorecer la transmisión de la candidiasis vaginal, especialmente en genitales masculinos. Además, durante una relación sexual, es importante mantener una buena higiene y usar protección para reducir el riesgo de infecciones como la candidiasis.
Otros factores
Otros factores incluyen la diabetes mal controlada, que proporciona azúcar que alimenta el hongo, cambios hormonales como los que ocurren durante el ciclo menstrual o el embarazo, y problemas en el sistema inmunológico que dificultan eliminar el hongo naturalmente. Una persona inmunodeprimida, como aquellas con VIH/SIDA, cáncer o que han recibido tratamientos que debilitan su sistema inmunitario, tiene mayor riesgo de recurrencia y requiere atención especial en el tratamiento y prevención. El tratamiento suele implicar el uso de medicamento antifúngico, que puede administrarse en forma de cremas, pastillas o dosis únicas, según el caso. Existen diferentes tipos de Candida que pueden causar la infección, y cada tipo puede requerir un enfoque específico. La candidiasis vaginal puede afectar distintas zonas del cuerpo, como la boca, los genitales, la piel o el aparato digestivo. Estas partes del cuerpo pueden verse comprometidas por la infección, por lo que es fundamental tratar cada parte afectada adecuadamente. Además, el tubo digestivo puede ser un reservorio donde el hongo permanece oculto y desde donde puede migrar hacia otras partes del cuerpo, causando nuevas infecciones, especialmente si hay problemas digestivos como estreñimiento o inflamación intestinal.
Síntomas y diagnóstico
La picazón vulvar es el síntoma más común, seguido de ardor, enrojecimiento e inflamación en la zona genital. La candidiasis también puede causar erupciones o una erupción roja en la piel y mucosas, especialmente en zonas húmedas y pliegues cutáneos. El flujo típico es blanco y espeso, similar al requesón, pero no siempre es así, y rara vez tiene mal olor. En el caso de la candidiasis vaginal oral, conocida como muguet, pueden aparecer placas blanquecinas en la boca y afectar los labios, provocando molestias y fisuras en las comisuras.
Es importante saber que muchas mujeres se autodiagnostican mal, porque hasta el 70% de quienes piensan tener candidiasis vaginal en realidad no la tienen. Por eso, es necesario hacer pruebas como medir el pH vaginal, hacer exámenes microscópicos y cultivos para confirmar la infección, identificar la presencia de levaduras y saber qué tipo de hongo está presente.
Tratamiento para la candidiasis recurrente
El tratamiento para la candidiasis vaginal recurrente se divide en dos fases. Primero, la fase de inducción busca eliminar el hongo activo, utilizando medicamentos como fluconazol oral o crema antimicótica durante 7 a 14 días. Después viene la fase de mantenimiento, que puede durar de 6 a 12 meses, con dosis semanales o mensuales para evitar que la infección vuelva.
Los medicamentos orales suelen ser más efectivos porque también actúan en los reservorios intestinales, mientras que los tratamientos tópicos, como la crema antifúngica, son preferidos durante el embarazo por tener menos efectos secundarios. Nuevos medicamentos como ibrexafungerp y oteseconazol representan avances importantes en casos donde los tratamientos tradicionales no funcionan. Además, tratar la piel de la vulva y abordar los reservorios intestinales aumenta las posibilidades de éxito.
Si el tratamiento no funciona, existen opciones adicionales como el ácido bórico intravaginal o la ozonoterapia, que tienen propiedades antifúngicas y antiinflamatorias. También pueden ayudar probióticos específicos con lactobacilos que restablecen la flora vaginal. Se recomienda consultar una versión actualizada de las guías médicas para el tratamiento de la candidiasis vaginal.
Recurrencia y complicaciones
La candidiasis vaginal recurrente es un desafío para muchas mujeres, ya que la infección puede regresar varias veces a lo largo del año. Según la Mayo Clinic, cerca del 5% de las mujeres experimentan candidiasis vulvovaginal recurrente, lo que significa tener cuatro o más episodios de infección en un periodo de doce meses. Esta situación suele estar relacionada con factores como un sistema inmunitario debilitado, el uso frecuente de antibióticos, la diabetes mal controlada y el estrés, que pueden alterar el equilibrio de los microorganismos en la vagina y favorecer el crecimiento del hongo.
Cuando la candidiasis vaginal no se trata de forma adecuada, pueden surgir complicaciones que afectan no solo la zona genital, sino también otras partes del cuerpo. En algunos casos, la infección puede extenderse a la piel, la boca o incluso a órganos internos, provocando síntomas más graves como dolor intenso, inflamación, fiebre y malestar general. Aunque es poco frecuente, existe el riesgo de que la infección se vuelva sistémica, especialmente en personas con el sistema inmunitario debilitado, lo que representa una situación de mayor gravedad que requiere atención médica urgente y tratamiento con medicamentos antimicóticos específicos.
Por eso, es fundamental prestar atención a los síntomas de la candidiasis vaginal, como picazón persistente, flujo anormal, enrojecimiento y dolor en la zona íntima. Ante la presencia de estos síntomas, lo más recomendable es consultar a un médico o proveedor de salud, quien podrá realizar un diagnóstico preciso y recomendar el tratamiento más adecuado, que puede incluir cremas, óvulos o pastillas antimicóticas. En casos de infecciones recurrentes, el médico puede sugerir un tratamiento de mantenimiento para reducir el riesgo de nuevos episodios.
La prevención juega un papel clave para evitar la recurrencia y las complicaciones de la candidiasis vaginal. Usar ropa interior de algodón, evitar prendas ajustadas y productos perfumados, y mantener una higiene íntima adecuada son medidas sencillas pero efectivas. Además, controlar enfermedades como la diabetes y limitar el uso de antibióticos solo a cuando sea necesario ayuda a proteger el equilibrio natural de la flora vaginal y a reducir el riesgo de infecciones.
En definitiva, la candidiasis vaginal recurrente y sus complicaciones pueden afectar la calidad de vida de las mujeres, pero con información adecuada, atención médica oportuna y medidas preventivas, es posible mantener el control y proteger la salud íntima.
Embarazo y candidiasis
El embarazo es una etapa de grandes cambios en el cuerpo de la mujer, y estos cambios pueden aumentar el riesgo de desarrollar candidiasis vaginal. Durante estos meses, las variaciones hormonales y un sistema inmunitario más vulnerable favorecen el crecimiento de la levadura Candida albicans, el hongo responsable de la mayoría de las infecciones vaginales. De hecho, según la Mayo Clinic, hasta el 75% de las mujeres experimentarán al menos un episodio de candidiasis vaginal a lo largo de su vida, y el embarazo es uno de los momentos de mayor riesgo.
Los síntomas de la candidiasis vaginal en el embarazo suelen ser similares a los de cualquier otra etapa: picazón intensa, irritación, enrojecimiento en la zona íntima y un flujo blanco, espeso y sin olor fuerte. Estos síntomas de la candidiasis pueden resultar especialmente molestos durante el embarazo, cuando la piel y las mucosas están más sensibles. Es fundamental que, ante cualquier síntoma, la mujer embarazada consulte a su médico o proveedor de salud para obtener un diagnóstico preciso y evitar complicaciones.
El tratamiento de la candidiasis durante el embarazo debe ser siempre supervisado por un profesional. Los medicamentos antimicóticos más utilizados son las cremas y óvulos vaginales, ya que actúan directamente sobre la zona afectada y tienen menos riesgo de efectos secundarios para el bebé. Es importante no automedicarse ni usar productos sin receta, ya que algunos medicamentos no están recomendados durante el embarazo. El médico indicará el tratamiento de la candidiasis vaginal más seguro y efectivo para cada caso.
Para reducir el riesgo de infecciones durante el embarazo, se recomienda mantener una buena higiene íntima, evitando el uso de jabones perfumados, duchas vaginales y productos con fragancias o colorantes que puedan alterar la flora vaginal. Usar ropa interior de algodón y evitar prendas ajustadas ayuda a mantener la zona seca y ventilada, dificultando el crecimiento de la cándida. Además, llevar una alimentación equilibrada, rica en probióticos naturales como el yogur, y controlar el estrés contribuyen a mantener el equilibrio de la flora vaginal y fortalecer el sistema inmunitario.
En definitiva, la candidiasis vaginal durante el embarazo es una infección frecuente, pero con el tratamiento adecuado y algunos cambios en la rutina diaria, se puede controlar de forma segura y eficaz. Ante cualquier síntoma, lo más importante es consultar siempre al médico o proveedor de salud para recibir la mejor atención y proteger tanto la salud de la mujer como la del bebé.
Prevención y cambios en el estilo de vida
Para evitar que la candidiasis vuelva, es importante hacer cambios en la rutina diaria. Usar ropa interior de algodón que permita respirar la piel, cambiarse rápido la ropa húmeda después de nadar o hacer ejercicio, y evitar ropa muy ajustada que aumenta la humedad en la zona genital son recomendaciones clave. En cuanto a la alimentación, reducir el consumo de azúcares y carbohidratos simples puede ayudar porque la Candida usa estos azúcares para crecer en exceso. Es importante destacar que la candidiasis vaginal no es una ITS, pero puede confundirse con otras infecciones de transmisión sexual, por lo que ante dudas se debe consultar a un profesional para diferenciar estas condiciones.
También se debe evitar el uso de duchas vaginales y productos perfumados que alteran la flora vaginal. La higiene íntima debe ser con jabones suaves y con pH neutro o ácido ligero, y siempre haciendo limpieza externa. Además, controlar enfermedades como la diabetes y no tomar antibióticos sin receta médica contribuye a prevenir nuevas infecciones.
Sobre el tratamiento de la pareja, generalmente no es necesario si esta no presenta síntomas, salvo en casos donde el hombre tiene signos visibles como inflamación o irritación.
Candidiasis vaginal recurrente: cuando el ciclo se repite… y el bienestar se pone a prueba
La candidiasis vaginal recurrente es mucho más que una molestia pasajera: es un desafío físico y emocional que acompaña a muchas mujeres. Aunque parece una infección simple, entender por qué vuelve una y otra vez es la clave para romper su ciclo. Un diagnóstico preciso evita tratamientos innecesarios y ese bucle frustrante de recaídas que roba tranquilidad y confianza.
En los casos más severos, la infección puede traspasar la barrera vaginal y llegar al torrente sanguíneo, provocando una candidiasis sistémica que afecta otras partes del cuerpo, sobre todo en personas inmunodeprimidas. Por eso, el tratamiento requiere constancia, tiempo y acompañamiento médico, con un enfoque prolongado y personalizado que no solo elimine el hongo, sino que prevenga su regreso.
Romper el ciclo pasa por mucho más que tomar medicación: ajustar rutinas, controlar enfermedades subyacentes y adoptar medidas preventivas es parte del proceso. Con el apoyo adecuado, la candidiasis vaginal recurrente puede dejar de ser una sombra constante y dar paso a una nueva etapa de equilibrio y bienestar íntimo.
Actifemme® Óptima, el primer tratamiento avanzado y completo para el picor vaginal, vulvovaginitis, candidiasis vaginal.

Actifemme® Óptima es un probiótico formulado para el cuidado integral de la salud íntima femenina. Este complemento alimenticio, con 3 cepas probióticas, está diseñado para restaurar y mantener el equilibrio natural de la microbiota vaginal, ayudando a prevenir infecciones como la vaginosis bacteriana y la candidiasis vaginal. Fabricado en España, combina ciencia y bienestar para actuar desde el interior: bloquea la entrada de bacterias dañinas, calma la inflamación y refuerza las bacterias beneficiosas tanto en la vagina como en el intestino. Además, contribuye a mantener el pH vaginal en su rango natural, creando un entorno protector frente a nuevas infecciones. Un aliado eficaz que cuida tu zona íntima desde dentro, cada día.
Actifemme® Gel Íntimo Alcalino: Gel de higiene íntima en caso de candidiasis vaginal.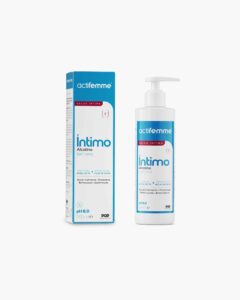
Actifemme® Gel Íntimo Alcalino es un gel suave y dermoprotector formulado con pH 8, ideal para los momentos en que la Cándida altera el equilibrio íntimo. Ayuda a calmar el picor, el escozor y la irritación causados por infecciones por hongos, gracias a su composición con aceite de árbol del té y extracto de hoja de olivo, activos de origen vegetal con reconocidas propiedades antifúngicas, antiinflamatorias y calmantes.
Su fórmula se completa con ácido láctico, aloe vera y bisabolol, que hidratan y suavizan la piel más delicada mientras previenen la proliferación de la Cándida. Ginecológica y dermatológicamente testado, y fabricado en España, este gel ofrece una higiene diaria que no solo limpia, sino que alivia, protege y aporta confort cuando más lo necesitas.
Microbiota vaginal: la sociedad secreta que te mantiene en equilibrio
Microbiota vaginal: la sociedad secreta que te mantiene en equilibrio
¿Qué es exactamente la microbiota vaginal?
Dentro de ti vive una comunidad que no pide vacaciones ni aparece en la nómina: la microbiota vaginal. Miles de millones de bacterias que trabajan en turnos continuos para mantener tu equilibrio íntimo y decirle “no, gracias” a las infecciones.
Durante años se le llamó “flora vaginal”, pero el término se quedó corto. “Microbiota” es más preciso: son los organismos vivos que habitan allí. Si además hablamos de su ADN y cómo interactúan con tu cuerpo, entonces nos referimos al microbioma. En resumen: la microbiota es quiénes son, el microbioma es todo lo que hacen.
Este ecosistema no es estático: cambia contigo. Tu edad, tu ciclo, el embarazo, los anticonceptivos o incluso una época de estrés pueden modificarlo. Por eso cada mujer tiene su propio equilibrio íntimo: tan único como su huella dactilar.
¿Quién manda en esa pequeña comunidad?
Las verdaderas estrellas del ecosistema íntimo son los Lactobacillus. Piensa en ellas como las porteras del edificio: controlan quién entra, quién sale y se aseguran de que el ambiente siga siendo saludable. Su función: mantener el pH en valores saludables, producir ácido láctico y crear un entorno tan ácido que los microorganismos no deseados prefieren buscar otro lugar donde vivir.
Cuando todo está en calma, estas bacterias trabajan en silencio, sin pedir reconocimiento. Pero si el equilibrio se altera —un antibiótico, un cambio hormonal o ese exceso de limpieza que suena bien pero no lo es—, el vecindario se desordena. Y ahí empieza la disbiosis: cuando las bacterias “okupas” toman el control. Y esto puede abrir la puerta a molestias como la vaginosis bacteriana o la candidiasis.
Cada especie bacteriana tiene su papel: algunas protegen, otras regulan y otras reparan. Conocerlas ayuda a entender cómo mantener ese ecosistema en armonía —y por qué cuidarlo es tan importante como cuidar tu piel o tu digestión.
Las bacterias “buenas” de la vagina no aparecen por arte de magia: muchas viajan desde el intestino, colonizan el entorno y lo mantienen protegido. Así que sí, tu salud intestinal y tu salud íntima están mucho más conectadas de lo que parece. Lo que pasa en tu intestino no se queda en tu intestino. Muchas de las bacterias “buenas” hacen mudanza hacia la vagina, formando una red de apoyo más eficaz que cualquier grupo de WhatsApp familiar.
Composición microbiana y tipos de bacterias
La microbiota vaginal está compuesta principalmente por bacterias, siendo los lactobacilos la bacteria predominante en una vagina sana y representando entre el 70% y el 95% del total de microorganismos presentes. Las especies más importantes dentro del género Lactobacillus incluyen Lactobacillus crispatus, L. gasseri, L. jensenii y L. iners. Además, los géneros bacterianos más comunes en la microbiota vaginal son Lactobacillus, Streptococcus, Staphylococcus y anaerobios como Prevotella y Atopobium. También se encuentran en menor proporción otras especies de bacterias como Streptococcus, Staphylococcus epidermidis, y anaerobios como Prevotella y Atopobium. Esta baja diversidad de géneros bacterianos, lejos de ser perjudicial, es señal de equilibrio y salud vaginal.
Estados comunitarios (CST) de la microbiota vaginal
Los estudios científicos han clasificado la microbiota vaginal en cinco tipos de comunidades o estados comunitarios (CST), que representan diferentes microbiomas vaginales asociados a diversas condiciones de salud:
- CST I, II, III y V: Dominados respectivamente por L. crispatus, L. gasseri, L. iners y L. jensenii. Estos tipos se consideran saludables y proporcionan protección óptima.
- CST IV: Caracterizado por una mayor diversidad bacteriana y menor presencia de lactobacilos. Este tipo de microbioma se asocia con la condición de disbiosis e infecciones, aumentando el riesgo de problemas ginecológicos.
Factores que influyen en la composición de la microbiota
El equilibrio de la microbiota vaginal depende de más de un factor, incluyendo factores fisiológicos, hormonales, externos, genéticos y étnicos:
Factores fisiológicos y hormonales: Los cambios durante el ciclo menstrual, el embarazo, el postparto y la menopausia modifican significativamente su composición. Los estrógenos promueven la producción de glucógeno en el epitelio vaginal, que sirve de alimento a los lactobacilos.
Factores externos: El uso de antibióticos de amplio espectro, anticonceptivos hormonales, productos de higiene inadecuados, duchas vaginales, el estrés crónico y una alimentación desequilibrada pueden alterar el pH vaginal y reducir las bacterias protectoras.
Factores genéticos y étnicos: La composición de la microbiota vaginal puede tener un componente genético y variar según la etnia de la mujer.
El pH vaginal: clave del equilibrio
En el universo vaginal, el pH lo es todo. Entre 3.8 y 4.5 se alcanza la armonía perfecta: lo bastante ácido para mantener alejados a los intrusos, lo bastante equilibrado para que tú ni lo notes. Este ambiente ácido es creado principalmente por la producción de ácido láctico de los lactobacilos y resulta esencial para inhibir el crecimiento de microorganismos patógenos. La función del pH adecuado es mantener el equilibrio de la microbiota vaginal, favoreciendo la protección frente a infecciones y contribuyendo a la homeostasis del sistema.
Funciones de la microbiota vaginal
La microbiota vaginal juega un papel fundamental en el desarrollo de la salud ginecológica y reproductiva, influyendo en distintas etapas de la vida de la mujer. Las alteraciones en la microbiota vaginal pueden contribuir al desarrollo de enfermedad inflamatoria, metabólica o incluso cáncer, afectando la salud general de la mujer.
La microbiota vaginal desempeña tres funciones esenciales para la salud femenina:
Protección contra patógenos
Los lactobacilos forman una biopelícula protectora que cubre los receptores de las células epiteliales, bloqueando la adhesión de microorganismos patógenos. Además, producen agentes antimicrobianos, como bacteriocinas y peróxido de hidrógeno (H₂O₂), especialmente las especies L. crispatus y L. jensenii, que inhiben el crecimiento de gérmenes como Gardnerella vaginalis, Escherichia coli y el gonococo.
Regulación del pH vaginal
Mediante la fermentación del glucógeno, los lactobacilos producen grandes cantidades de ácido láctico que mantienen un pH vaginal ácido (alrededor de 4.0), creando un ambiente hostil para la mayoría de patógenos.
Estimulación del sistema inmune
Los lactobacilos colaboran con el sistema inmunitario fortaleciendo la barrera epitelial, mejorando la producción de moco vaginal y modulando las respuestas inflamatorias. Aproximadamente el 70% de las células inmunitarias del cuerpo se encuentran en el intestino, y existe una estrecha comunicación entre la microbiota intestinal y vaginal, actuando como sistemas funcionales interconectados que influyen en la inmunidad general y en otros sistemas del cuerpo, como el metabólico y el neurológico.
Evolución de la microbiota vaginal a lo largo de la vida
Nacimiento y primera infancia
Al nacer, las niñas reciben estímulos de las hormonas maternas a través de la placenta y adquieren lactobacilos durante el paso por el canal del parto, colonizando inicialmente su vagina. Esta colonización puede ser estudiada mediante el análisis de una muestra de exudado vaginal, que permite identificar la composición inicial de la microbiota vaginal en las recién nacidas.
Etapa premenárquica
En las niñas premenárquicas, el sistema endocrino está en reposo. La vagina presenta una mucosa fina, poco húmeda y con escasos nutrientes. En esta etapa, la microbiota es resultado de la contaminación desde la piel y el intestino, con un pH cercano a neutro.
Pubertad y edad fértil
Con la producción de estrógenos durante la pubertad, el epitelio vaginal aumenta su grosor y secreta un exudado rico en glucógeno que facilita la colonización por lactobacilos. Durante la edad reproductiva se mantiene un predominio estable de Lactobacillus y un pH ácido, con fluctuaciones durante el ciclo menstrual. La descarga menstrual tiene un pH neutro que puede favorecer temporalmente el crecimiento de otras bacterias, lo que en algunos casos puede dar lugar a un cuadro clínico caracterizado por alteraciones en la microbiota vaginal, como ocurre en la disbiosis vaginal o la vaginosis bacteriana. La bacterial vaginosis es una condición de disbiosis que puede influir negativamente en la fertilidad y en los resultados de tratamientos de reproducción asistida.
Embarazo
Durante el embarazo, la microbiota vaginal experimenta cambios significativos: se reduce la diversidad bacteriana y aumenta la abundancia de lactobacilos, especialmente L. crispatus. Esta modificación es un mecanismo de protección natural cuya eficacia se ha evaluado en medida de la reducción del riesgo de infecciones, partos prematuros, ruptura prematura de membranas y bajo peso al nacer. Las tasas de colonización por Candida también aumentan hasta un 28% debido a los cambios hormonales.
Menopausia
La caída de los niveles de estrógenos durante la menopausia provoca una reducción drástica de los lactobacilos y una elevación del pH vaginal hacia niveles neutros. Esto aumenta significativamente el riesgo de infecciones, sequedad vaginal, irritaciones y molestias urogenitales.
Desequilibrios de la microbiota vaginal
Vaginosis bacteriana
Características y prevalencia
La vaginosis bacteriana es la alteración de la microbiota vaginal más frecuente en mujeres en edad reproductiva. Se caracteriza por una disminución significativa de lactobacilos y una proliferación excesiva de bacterias anaerobias.
Causas y bacterias implicadas
Este desequilibrio ocurre cuando bacterias anaerobias como Gardnerella vaginalis, Prevotella, Mobiluncus, Peptostreptococcus, Mycoplasma hominis y Ureaplasma aumentan su concentración entre 10 y 100 veces, reemplazando a los lactobacilos protectores.
Los factores de riesgo incluyen tener múltiples parejas sexuales o una nueva pareja sexual, duchas vaginales, ausencia natural de lactobacilos, uso de antibióticos, cambios hormonales y hábitos de higiene inadecuados.
Síntomas
Los síntomas característicos son flujo vaginal abundante, de color grisáceo o amarillo verdoso, con un olor desagradable a pescado que se intensifica tras las relaciones sexuales. Sin embargo, muchas mujeres pueden ser asintomáticas.
Diagnóstico
El diagnóstico se basa en los criterios clínicos de Amsel y la escala de Nugent, que cuantifica los microorganismos presentes en la muestra de frotis vaginal. La muestra es fundamental para identificar la composición microbiológica y determinar si más del 70% está compuesta por lactobacilos, lo que representa la microbiota vaginal normal.
Complicaciones y riesgos
La vaginosis bacteriana no tratada puede provocar complicaciones ginecológicas postquirúrgicas, aumentar el riesgo de adquirir infecciones de transmisión sexual (gonorrea, clamidia, VIH), y durante el embarazo puede causar parto prematuro, aborto espontáneo, bajo peso al nacer y ruptura prematura de membranas.
Candidiasis vulvovaginal
Frecuencia y causas
La candidiasis vulvovaginal es una infección fúngica extremadamente común que afecta hasta al 75% de las mujeres al menos una vez en su vida. Aproximadamente el 5-8% de las mujeres experimentan candidiasis recurrente (4 o más episodios al año).
Principales especies de Candida
Candida albicans es responsable del 85-90% de los casos. La identificación de las especies de Candida se realiza a partir de muestras clínicas, lo que permite detectar otras especies como C. glabrata, C. tropicalis, C. parapsilosis y C. krusei, que pueden causar infecciones más difíciles de tratar.
Síntomas característicos
Los síntomas incluyen picor intenso, ardor, enrojecimiento vulvar, flujo vaginal espeso y blanquecino similar al requesón, sin mal olor, y dolor durante las relaciones sexuales o al orinar.
Factores de riesgo
Los principales factores que favorecen la candidiasis son el uso de antibióticos de amplio espectro que eliminan los lactobacilos protectores, embarazo y niveles elevados de estrógenos, diabetes mellitus mal controlada, uso de anticonceptivos hormonales o terapia de reemplazo hormonal, sistema inmunitario debilitado, estrés crónico, higiene íntima inadecuada o uso excesivo de duchas vaginales, ropa ajustada o de materiales no transpirables, y colonización intestinal por Candida que migra a la vagina.
Tratamiento
El tratamiento más común consiste en antifúngicos azólicos administrados por vía tópica u oral. Es importante tener en cuenta los posibles efectos secundarios de estos medicamentos, como irritación local, molestias gastrointestinales o reacciones alérgicas. En casos de candidiasis recurrente, se recomienda un tratamiento inicial intensivo seguido de terapia de mantenimiento prolongada de 3 a 6 meses.
Prevención
Es fundamental actuar sobre los factores de riesgo, evitar el uso innecesario de antibióticos, mantener un buen control glucémico en diabéticas, usar ropa interior de algodón, evitar la humedad prolongada y complementar con probióticos específicos.
La elección de un probiótico adecuado puede ser clave para prevenir infecciones vaginales recurrentes y mantener el equilibrio de la microbiota vaginal.
Infecciones urinarias recurrentes
Las infecciones del tracto urinario son significativamente más frecuentes en mujeres que en hombres y se consideran recurrentes cuando ocurren 3 episodios en un año o 2 episodios en 6 meses.
La mayoría son causadas por Escherichia coli procedente del intestino, aunque también pueden ser provocadas por otras bacterias. Existe una estrecha relación entre la microbiota intestinal, especialmente la del tracto gastrointestinal, la vaginal y la urinaria a través del eje intestino-vejiga.
Las mujeres con infecciones urinarias recurrentes suelen presentar disbiosis intestinal, mayor permeabilidad intestinal, sintomatología digestiva y mayor colonización vaginal por uropatógenos que se adhieren más fácilmente a las células epiteliales.
Infecciones de transmisión sexual y virus del papiloma humano (VPH)
Una microbiota vaginal saludable con predominio de Lactobacillus crispatus, L. jensenii y L. gasseri protege contra la contracción de infecciones de transmisión sexual, incluido el VPH. Por el contrario, una microbiota disbiótica con predominio de Gardnerella, Ureaplasma o Candida aumenta el riesgo de adquirir VPH y empeora su evolución hacia lesiones precancerosas.
Cómo mantener una microbiota vaginal saludable
Hábitos de higiene íntimos adecuados
Productos de limpieza
Utilizar geles íntimos con pH adecuado a cada etapa de la vida:
- Edad fértil: pH ácido entre 3.5 y 5.5 para mantener el ambiente protector.
- Niñas y mujeres postmenopáusicas: pH neutro debido a la menor producción de estrógenos.
- Durante infecciones: productos con pH ligeramente alcalino pueden aliviar irritaciones causadas por pH excesivamente ácido.
Los productos deben ser suaves, sin fragancias intensas, sin parabenos ni sulfatos, hipoalergénicos y dermatológicamente probados. Ingredientes beneficiosos incluyen ácido láctico, lactosérum, aloe vera, manzanilla y prebióticos.
Prácticas de higiene diaria
- Evitar duchas vaginales que eliminan las bacterias protectoras y alteran el pH natural.
- Limpiarse de adelante hacia atrás después de orinar o defecar para evitar contaminación fecal.
- No usar productos perfumados, baños de burbujas, jabones irritantes ni desodorantes íntimos.
- Secarse bien la zona genital tras el lavado o la ducha.
- Usar ropa interior de algodón y evitar prendas ajustadas o de materiales sintéticos que no transpiran.
- No permanecer con ropa húmeda más tiempo del necesario.
- Cambiar regularmente compresas, tampones o copas menstruales.
- Orinar después de las relaciones sexuales para eliminar posibles bacterias.
Alimentación y estilo de vida para fortalecer la microbiota
Alimentos probióticos naturales
Consumir regularmente alimentos ricos en probióticos que favorecen el equilibrio de la microbiota intestinal y vaginal:
- Yogur natural sin azúcar y kéfir.
- Chucrut y otros vegetales fermentados.
- Miso, tempeh y alimentos fermentados tradicionales.
- Encurtidos naturales sin vinagre industrial.
Alimentos prebióticos: fibra que alimenta las bacterias beneficiosas
Los prebióticos son fibras no digeribles que sirven de alimento a las bacterias beneficiosas:
- Cereales integrales como avena, cebada y quinoa.
- Ajo, cebolla, puerros y espárragos.
- Plátanos y frutas con pectina.
- Legumbres y frutos secos con moderación.
Alimentos ricos en nutrientes esenciales
Omega-3 con propiedades antiinflamatorias: pescados azules, semillas de lino, chía y nueces.
Zinc para el sistema inmunitario: almendras, nueces, semillas de calabaza, pollo y pavo.
Vitaminas C y E antioxidantes: naranjas, kiwis, pimientos y frutos secos.
Betaína, presente en remolacha, marisco y espinacas, con potencial beneficio para prevenir vaginosis.
Arándanos rojos que estimulan el crecimiento de microorganismos protectores y previenen infecciones urinarias.
Fitoestrógenos como la soja, útiles para la maduración celular, especialmente durante la menopausia.
Alimentos y hábitos a evitar
- Azúcares refinados y carbohidratos simples.
- Alcohol y exceso de café.
- Alimentos ultraprocesados.
- Exceso de frutas muy dulces.
- Lácteos con azúcares añadidos.
Hidratación adecuada
Beber entre 1.5 y 2 litros de agua al día es fundamental para la mucosa vaginal y mantener un pH equilibrado.
Ejercicio, descanso y manejo del estrés
El estrés crónico deprime el sistema inmunitario y perjudica la microbiota vaginal.
Es esencial practicar actividad física regular, tener sueño adecuado y usar técnicas de relajación.
Uso de probióticos vaginales
Indicaciones y beneficios
Los probióticos vaginales contienen cepas específicas de lactobacilos que ayudan a restaurar y mantener el equilibrio de la microbiota vaginal. Son útiles como coadyuvantes en el tratamiento y prevención de vaginosis bacteriana, candidiasis, infecciones urinarias recurrentes y disbiosis vaginal.
Cepas probióticas efectivas
Cepas como Lactobacillus rhamnosus GR-1, L. reuteri RC-14, L. crispatus, L. gasseri, L. plantarum y L. fermentum han demostrado eficacia clínica.
Dosis y duración
La administración puede ser oral o vaginal, durante aproximadamente 10 días como coadyuvantes o hasta varios meses para prevención de recurrencias, sin efectos adversos.
Microbiota vaginal y fertilidad
La microbiota vaginal saludable es crucial para la fertilidad y un embarazo sin complicaciones. El útero posee microbiota propia que influye en las probabilidades de embarazo, especialmente en técnicas de reproducción asistida. Un ecosistema vaginal equilibrado previene infecciones y contribuye al bienestar reproductivo.
Relación entre microbiota intestinal, vaginal y salud general
Existe una comunicación entre la microbiota intestinal y vaginal a través del eje intestino-vagina-vejiga. Esta interacción forma parte del complejo microbioma humano, donde los diferentes microbiomas, como el intestinal y el vaginal, se relacionan y afectan la salud general. Una disbiosis intestinal puede conducir a infecciones genitourinarias recurrentes, sintomatología digestiva y problemas inmunológicos, reforzando la importancia de cuidar ambas microbiotas con hábitos saludables.
Refuerzos oficiales del vecindario íntimo
Cuando tu microbiota pide ayuda —por antibióticos, estrés o ese “no sé qué” hormonal que lo revuelve todo—, hay dos aliados de laboratorio con vocación de comunidad que pueden ayudarla a recuperar el equilibrio sin montar un drama.
Actifemme® Óptima: equilibrio desde dentro
 Actifemme® Óptima es el apoyo interno de la comunidad bacteriana: un complemento alimenticio con tres cepas probióticas —Lacticaseibacillus rhamnosus LRH020, Bifidobacterium animalis subsp. lactis BL050 y Lactiplantibacillus plantarum PBS067— y vitamina B2, diseñadas para restaurar y mantener el equilibrio natural de la microbiota vaginal. Su fórmula actúa como una red coordinada que llega primero al intestino y, desde allí, envía refuerzos a la vagina, manteniendo la comunicación entre ambos ecosistemas como un “servicio de transporte interbacteriano” perfectamente sincronizado.
Actifemme® Óptima es el apoyo interno de la comunidad bacteriana: un complemento alimenticio con tres cepas probióticas —Lacticaseibacillus rhamnosus LRH020, Bifidobacterium animalis subsp. lactis BL050 y Lactiplantibacillus plantarum PBS067— y vitamina B2, diseñadas para restaurar y mantener el equilibrio natural de la microbiota vaginal. Su fórmula actúa como una red coordinada que llega primero al intestino y, desde allí, envía refuerzos a la vagina, manteniendo la comunicación entre ambos ecosistemas como un “servicio de transporte interbacteriano” perfectamente sincronizado.
Gracias a la acción combinada de sus cepas activas, ayuda a bloquear la entrada de bacterias dañinas, calmar la inflamación y reforzar la presencia de bacterias beneficiosas tanto en la vagina como en el intestino. Además, contribuye a mantener el pH vaginal en su rango natural, creando un entorno que protege frente a nuevas infecciones. Es un aliado eficaz para cuidar la salud íntima desde dentro cada día: ayuda a frenar el crecimiento de las bacterias que causan infecciones vaginales, mejora los síntomas de la vaginosis bacteriana y potencia el efecto de los tratamientos antibióticos.
Su acción antiinflamatoria reduce el malestar, previene la reaparición de infecciones y favorece la recuperación del equilibrio de la microbiota. Ideal en épocas de disbiosis, tras tratamientos con antibióticos o como mantenimiento para conservar la calma del ecosistema íntimo. Además, es apto para veganas, embarazo y lactancia, y compatible con antibióticos.
En otras palabras: es como mandar a tus bacterias buenas de vacaciones… pero a un resort con probióticos.
Actifemme® Íntimo Alcalino pH 8: alivio desde fuera
 Cuando el ambiente se vuelve demasiado ácido o la Cándida altera el equilibrio, Actifemme® Gel Íntimo Alcalino pH 8 es el refuerzo externo que devuelve la calma. Este gel de higiene íntima, formulado con un pH 8 y activos de origen vegetal, ayuda a calmar el picor, el escozor y las irritaciones causadas por infecciones por hongos. Su composición combina aceite de árbol de té y extracto de hoja de olivo, conocidos por sus propiedades antifúngicas, antiinflamatorias y calmantes, junto con ácido láctico, aloe vera y bisabolol, que protegen e hidratan la piel más delicada mientras previenen la proliferación de la Cándida.
Cuando el ambiente se vuelve demasiado ácido o la Cándida altera el equilibrio, Actifemme® Gel Íntimo Alcalino pH 8 es el refuerzo externo que devuelve la calma. Este gel de higiene íntima, formulado con un pH 8 y activos de origen vegetal, ayuda a calmar el picor, el escozor y las irritaciones causadas por infecciones por hongos. Su composición combina aceite de árbol de té y extracto de hoja de olivo, conocidos por sus propiedades antifúngicas, antiinflamatorias y calmantes, junto con ácido láctico, aloe vera y bisabolol, que protegen e hidratan la piel más delicada mientras previenen la proliferación de la Cándida.
Más que un limpiador, es un gesto de alivio y protección: limpia con suavidad sin alterar el equilibrio, alivia el malestar y aporta una sensación inmediata de confort. Puede usarse a diario durante el episodio de infección, y su fórmula respetuosa está testada ginecológica y dermatológicamente. En resumen, un kit de primeros auxilios del vecindario íntimo que ayuda a tu microbiota vaginal a reorganizarse sin prisa… y sin picores.
Conclusión
La microbiota vaginal es mucho más que una cuestión íntima: es una aliada esencial de la salud femenina. Cuando los microbiomas —en la zona íntima y en el resto del cuerpo— están en equilibrio, todo funciona mejor: el sistema inmune, el metabolismo y nuestro bienestar diario.
Ese equilibrio no se consigue con fórmulas mágicas, sino con hábitos que suman: una higiene suave y respetuosa, una alimentación rica en probióticos y nutrientes, menos estrés y, cuando hace falta, el apoyo de probióticos específicos que ayuden a recuperar la armonía.
Cuidar tu microbiota protege contra infecciones, mejora la fertilidad, favorece embarazos saludables y contribuye al bienestar en todas las etapas de la vida de la mujer. Mantener este pequeño ecosistema feliz significa menos infecciones, más bienestar y una salud íntima que funciona como debe: sin dramas ni sobresaltos.
Terapia hormonal de la menopausia: la ciencia que devuelve el equilibrio (y el sueño)
Terapia hormonal de la menopausia: la ciencia que devuelve el equilibrio (y el sueño)
Ocho de cada diez mujeres tienen sofocos o sudores nocturnos al llegar a la menopausia.
Y más de un tercio los describe como “moderados” o “intensos”, lo que se traduce en noches cortas, cansancio y un humor algo cambiante.
En España, la menopausia suele presentarse entre los 50 y 51 años, y con ella llegan cambios físicos y emocionales que pueden afectar el bienestar diario.
La terapia hormonal de la menopausia (THM) se plantea como una opción eficaz para quienes buscan aliviar los síntomas, mejorar su calidad de vida y, además, proteger la salud ósea.
Eso sí: aunque es un tratamiento probado y eficaz, requiere criterio y seguimiento médico.
La THM es segura cuando se administra correctamente, pero conviene conocer sus beneficios, sus límites y las consideraciones que cada mujer debe tener en cuenta antes de empezar.
En las próximas líneas encontrarás qué es la terapia hormonal, los tipos disponibles, los beneficios avalados por la ciencia y los puntos clave que deberías conocer antes de iniciar este tratamiento.
¿Qué es la terapia hormonal de la menopausia?
La THM es uno de los avances más relevantes en el manejo de los síntomas de la menopausia. Su objetivo es sencillo y lógico: reponer las hormonas naturales (estrógeno y progesterona) que disminuyen durante esta etapa, ayudando al cuerpo a recuperar su equilibrio.
Definición y objetivos principales
La THM consiste en la administración de fármacos que sustituyen la función endocrina del ovario de la forma más fisiológica posible. El objetivo principal es restablecer los niveles hormonales para aliviar los síntomas característicos de la menopausia, además de prevenir complicaciones a largo plazo como la osteoporosis.
Los medicamentos utilizados en la THM pueden administrarse de diversas formas:
- Terapia sistémica: incluye pastillas, parches cutáneos, geles y aerosoles.
- Terapia local: anillos vaginales, comprimidos o cremas
Diferencia entre THM y THS
Aunque tradicionalmente se conocía como Terapia Hormonal Sustitutiva (THS), actualmente los especialistas prefieren el término terapia hormonal de la menopausia (THM), reservando el término “sustitución” específicamente para casos de insuficiencia ovárica prematura que ocurre antes de los 40 años.
¿Cuándo se recomienda iniciar el tratamiento?
Las sociedades científicas internacionales coinciden en que la THM resulta más beneficiosa cuando se inicia en los siguientes casos:
- En mujeres menores de 60 años o dentro de los primeros 10 años desde el inicio de la menopausia.
- En casos de menopausia prematura o insuficiencia ovárica temprana
- Cuando los síntomas afectan significativamente la calidad de vida
Es fundamental destacar que la terapia hormonal de la menopausia debe iniciarse independientemente de la edad cuando se establezca la indicación médica específica. Sin embargo, el tratamiento requiere una evaluación médica individualizada, considerando el historial médico, personal y familiar de cada mujer.
La duración del tratamiento no tiene limitaciones obligatorias establecidas. No obstante, la FDA recomienda utilizar la THM durante el menor tiempo posible y con la dosis más baja que resulte efectiva para controlar los síntomas.
Los datos recopilados durante las últimas dos décadas confirman que la THM es una terapia segura y eficaz cuando se prescribe adecuadamente. Además de aliviar los síntomas menopáusicos, también ha demostrado beneficios en la prevención de fracturas osteoporóticas y en la mejora del deterioro cognitivo.
Tipos de tratamientos hormonales disponibles
Los tratamientos hormonales disponibles para la menopausia se adaptan a las necesidades específicas de cada mujer. La elección del tipo de terapia depende principalmente de si la paciente conserva o no el útero, además de otros factores médicos individuales.
Terapia con estrógenos
El estrógeno constituye el elemento fundamental en el tratamiento de la menopausia. Esta terapia se recomienda exclusivamente para mujeres a quienes se les ha realizado una histerectomía, pues el uso de estrógenos sin progestágenos aumenta el riesgo de cáncer de endometrio en mujeres con útero.
Los estrógenos más utilizados en España son el estradiol y, en menor medida, los estrógenos equinos conjugados. La dosis habitual de estradiol es de 1 mg/día por vía oral o 0,05 mg/día por vía transdérmica.
Terapia combinada de estrógenos y progesterona
Para mujeres que conservan el útero, se prescribe una terapia combinada que incluya tanto estrógenos como progestágenos. Esta combinación se puede administrar de dos formas:
- Terapia continua: administración diaria de ambas hormonas
- Terapia secuencial: estrógenos diarios con adición de progestágenos durante 10-14 días cada mes
La progesterona micronizada se puede administrar por vía oral (200 mg/día durante 12 días/mes en régimen cíclico, o 100 mg/día en régimen continuo).
Formas de administración (oral, transdérmica, vaginal)
Las opciones de administración varían según las necesidades específicas:
Vía sistémica:
- Oral: Presenta una biodisponibilidad del 5 %
- Transdérmica: Ofrece una biodisponibilidad superior (35-50 %) y niveles plasmáticos más estables.
- Gel: Alcanza niveles plasmáticos pico de 70 pg/ml con una biodisponibilidad del 32-50 %
Vía local:
- Vaginal: Ideal para síntomas específicamente urogenitales, disponible en forma de cremas, anillos o comprimidos
La vía transdérmica presenta ventajas significativas, particularmente en mujeres con hipertensión, hipercolesterolemia o mayor riesgo de colelitiasis. Además, evita el efecto de primer paso hepático, característico de la administración oral.
Beneficios comprobados de la THM
Los estudios científicos han confirmado múltiples beneficios de la terapia hormonal de la menopausia, respaldando su papel fundamental en el manejo de los síntomas menopáusicos y la prevención de complicaciones a largo plazo.
Alivio de los sofocos y sudores nocturnos
La terapia sistémica con estrógenos, administrada sola o en combinación con progestágenos, constituye el tratamiento más efectivo para los síntomas vasomotores. Además de aliviar los sofocos, esta terapia resuelve eficazmente la sequedad vaginal y las relaciones sexuales dolorosas.
Mejora de la salud ósea
El estrógeno sistémico proporciona una protección considerable contra la pérdida ósea que ocurre al inicio de la menopausia. Los estudios han demostrado que la THM:
- Reduce notablemente el riesgo de fracturas vertebrales y de cadera mientras se mantiene el tratamiento.
- Incrementa la densidad mineral ósea en todas las localizaciones críticas, incluyendo columna lumbar, cuello femoral y cadera total.
- Disminuye el riesgo relativo de fracturas totales con un índice de riesgo de 0,70 (IC 95 %: 0,63-0,79)
Efectos positivos en la calidad de vida
Investigaciones recientes han documentado mejoras significativas en la calidad de vida de las mujeres que reciben THM. Un estudio epidemiológico que incluyó a 1.344 mujeres menopáusicas reveló una mejora notable en la puntuación global de calidad de vida. Específicamente:
- Las pacientes con terapia hormonal mostraron una mejora de 13,62 puntos en la escala de calidad de vida
- Los dominios psíquico y sexual presentaron mejoras significativas
- La terapia demostró beneficios adicionales como la reducción del riesgo de diabetes y cáncer colorrectal.
La eficacia del tratamiento puede manifestarse gradualmente, requiriendo hasta tres meses para alcanzar sus efectos completos. Asimismo, los estudios indican que los beneficios de la THM superan considerablemente los riesgos potenciales, especialmente cuando se inicia en mujeres menores de 60 años.
Consideraciones importantes antes de iniciar la terapia hormonal de la menopausia
Antes de comenzar la terapia hormonal de la menopausia, resulta esencial efectuar una evaluación exhaustiva para garantizar su seguridad y eficacia.
Evaluación médica necesaria
La valoración clínica completa constituye el primer paso fundamental. Durante esta evaluación, el especialista debe:
- Llevar a cabo pruebas diagnósticas específicas para descartar patologías ginecológicas.
- Evaluar la calidad de vida mediante la escala Cervantes
- Analizar el historial médico, personal y familiar
Factores de riesgo a considerar
Las contraindicaciones absolutas para los THM incluyen:
- Enfermedad tromboembólica activa
- Enfermedades hepáticas graves
Además, existen factores que requieren especial atención:
- Hipertensión arterial no controlada
- Patologías de la vesícula biliar.
- Antecedentes familiares de trombosis
Para mujeres con útero, se recomienda emplear la dosis más baja de estrógenos y progesterona que controle eficazmente los síntomas. En casos de síntomas exclusivamente locales, las cremas o comprimidos vaginales representan la opción más adecuada.
Duración recomendada del tratamiento
La duración óptima del tratamiento varía según las necesidades individuales y el diagnóstico médico que haya realizado:
- El tiempo debe ser el menor posible, sin superar los 5 años.
- Se requiere evaluación anual para valorar la necesidad de continuación
- En casos de síntomas vasomotores y problemas psicológicos, generalmente se administra durante 2-3 años.
Si los síntomas reaparecen tras la suspensión, resulta crucial consultar con el médico para evaluar la posibilidad de reanudar o prolongar el tratamiento. La decisión sobre la duración debe basarse en un balance individualizado entre riesgos y beneficios.
La Administración de Alimentos y Medicamentos (FDA) recomienda utilizar la THM durante el menor tiempo posible y con la dosis más baja que resulte efectiva. Esta recomendación busca maximizar los beneficios mientras se minimizan los posibles riesgos asociados al tratamiento.
Actifemme® Menescor: la ayuda extra cuando el cuerpo cambia de ritmo
Después de hablar de hormonas, síntomas y tratamientos, hay algo más que merece mención: los complementos que acompañan sin invadir. Actifemme® Menescor es uno de ellos.
Diseñado para mujeres en perimenopausia y menopausia, este complemento combina ciencia y cuidado en una fórmula que ayuda a aliviar los sofocos, el cansancio muscular y la rigidez articular, al tiempo que apoya la salud ósea y cardiovascular. También contribuye al bienestar cognitivo y al aspecto de la piel, que en esta etapa suele reflejar los cambios internos antes que nadie. Su fórmula combina resveratrol de alta biodispobibilidad (de la marca registrada Veri-te™) y vitamina D₃.
No sustituye a la terapia hormonal ni pretende hacerlo, pero puede sumar equilibrio y bienestar en el día a día. Es una opción pensada para mujeres que quieren sentirse bien de nuevo, desde un lugar natural y basado en evidencia.
En Actifemme® creemos que cuidar el cuerpo en la menopausia no es “luchar contra el tiempo”, sino entender sus nuevos códigos. Y Menescor puede ser una buena forma de empezar a escucharlos.











